23
Ene
Modelos en yeso vs. modelos de impresión 3D: comparación de características y factores de exactitud
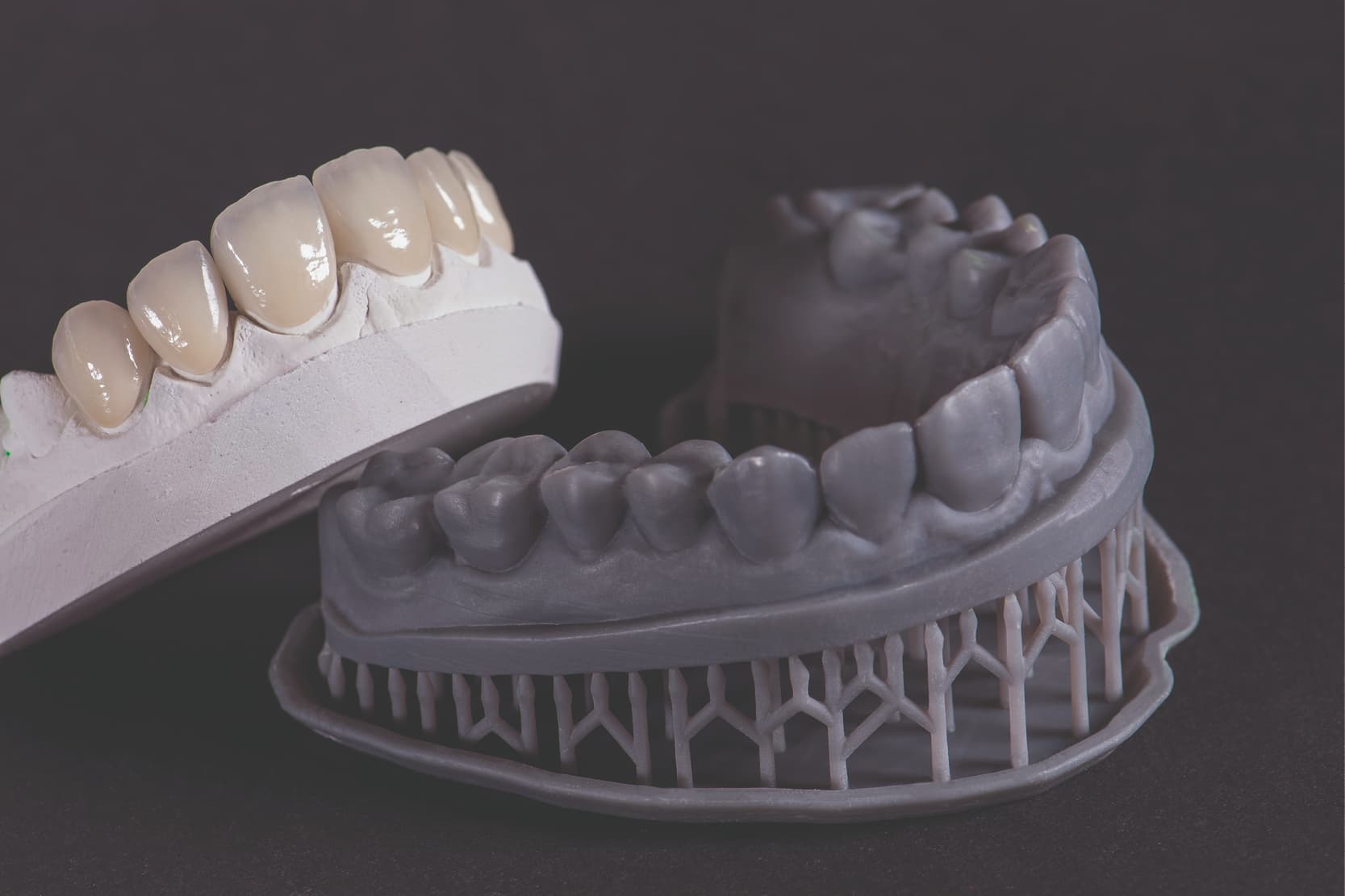
La impresión 3D es un proceso aditivo (AM – Additive Manufacturing) que facilita la construcción física de modelos digitales mediante impresión por capas.
Surgió en 1986, cuando Charles Hull solicitó la primera patente de estereolitografía basada en la creación de objetos por capas solidificando resina líquida sensible a la longitud de onda de la luz ultravioleta (400 nm)[1]. Las capas se imprimen una sobre otra para crear el objeto 3D.
Desde entonces, el proceso de impresión en pequeñas capas ha evolucionado gracias a diferentes tecnologías y a unos materiales cada vez más variados y de mayor rendimiento[2,3].
La impresión 3D en el sector dental
Con la llegada de las tecnologías digitales y de los escáneres intraorales, la impresión 3D ha empezado a popularizarse en el campo de la odontología con diferentes usos[4]. Entre ellos, cabe destacar la construcción de modelos dentales como una de las principales aplicaciones, ya que es indispensable para obtener un modelo físico a partir de un archivo STL procedente del escáner intraoral[5].
Antes, la única forma de obtener el modelo físico positivo de las arcadas del paciente era crear modelos de yeso a partir de una impresión dental realizada con materiales específicos (polivinilsiloxanos, siliconas de condensación, alginatos, poliéteres, polisulfuros) [6,7].
Posteriormente, sobre esos modelos analógicos, el protésico dental creaba la estructura o los elementos ortodónticos o gnatológicos que se colocaban en la boca del paciente [8].
Modelos en yeso y modelos imprimibles
El flujo de trabajo que acabamos de describir sigue siendo válido y representa, a día de hoy, el patrón oro para diferentes aplicaciones clínicas[9,10].
De hecho, si bien los escáneres intraorales han alcanzado un nivel de exactitud y precisión superior en algunos casos a los materiales de impresión, no cabe decir lo mismo de los modelos impresos en 3D, que suelen ser menos exactos que los de yeso[11,12].
Existen numerosos factores que influyen en la exactitud de los modelos impresos en 3D y, a día de hoy, muchos de ellos siguen en fase de estudio.
Errores y factores de exactitud de los modelos 3D
Los errores que se introducen durante la impresión 3D pueden tener su origen en diferentes aspectos:
- La adquisición digital de los datos
- La elaboración de las imágenes de los tejidos duros y blandos de la cavidad bucal
- Los numerosos parámetros de impresión
- El posprocesamiento que se realiza con todos los objetos impresos [5].
Diferentes estudios científicos afirman que el espesor o la profundidad de la capa de resina del proceso de impresión, el espaciado entre las capas de polimerización, la potencia de la luz, la translucidez del color de la resina empleada y la entidad de la sobrepolimerización influyen bastante en la exactitud de la impresión 3D[13,14].
También son importantes factores como el ángulo de construcción del objeto, la geometría y la configuración de los parámetros de los soportes (que son siempre necesarios para evitar la deformación de los objetos imprimidos) [15].
Además, todos los modelos creados mediante polimerización de resina líquida están sujetos a contracción durante la fase de polimerización [16,17].
El grado de contracción de las resinas para impresión 3D suele ser elevado, dada la casi total ausencia de rellenos necesaria para que la resina fluya fácilmente entre la base de la plataforma y el fondo del recipiente en cada ciclo de impresión [18]. Y la contracción va siempre en función de la cantidad de resina empleada.
En un estudio de modelos dentales impresos en 3D se concluyó que los modelos 3D dentales con una base de diseño cavo son más exactos que los de diseño alveolar o relleno [19].
La escasez de rellenos en estas resinas influye también en las propiedades mecánicas del objeto, que se ven determinadas de manera casi exclusiva por la rigidez estructural del monómero del que se compone la resina [18,20,21].
El posprocesamiento de la impresión 3D
Cualquier objeto impreso en 3D debe someterse a un posprocesamiento para que sea utilizable.
De hecho, inmediatamente después de la impresión inicial, el objeto presentará todavía un aspecto parcialmente polimerizado y con superficies irregulares y con residuos de material semisólido.
Por ello, suelen seguirse varias fases de posprocesamiento [13]:
- Retirada física del dispositivo impreso de la plataforma de construcción
- Limpieza de la superficie del objeto y eliminación de la resina no polimerizada mediante inmersión en un disolvente orgánico como el alcohol isopropílico
- Polimerización final para completar la polimerización del dispositivo utilizando una máquina de rayos UV
- Retirada de las estructuras de soporte utilizando un dispositivo de corte, un disco diamantado o una punta de ultrasonidos.
Durante estos procedimientos, es posible que el protésico dental acabe manipulando el objeto impreso en 3D de manera que sufra alteraciones, las cuales, a su vez, podrían afectar tanto a la exactitud como a las propiedades mecánicas finales.
Una posible solución a este problema es el sistema PrimePrint,[22,23] de Dentsply Sirona, que permite al odontólogo o protésico dental automatizar el posprocesamiento y manipular el objeto (por ejemplo, para retirar los soportes) solo cuando está totalmente polimerizado.
H3. Los factores de exactitud de los modelos en yeso
Respecto a las variables anteriormente descritas, la creación de modelos de yeso es sin duda más estandarizada, aunque la exactitud de dichos modelos se vea afectada por factores entre los cuales cabe citar los siguientes [24,25]:
- Las proporciones de agua/polvo que se utilicen
- La forma de mezclar el yeso (automática mediante vacío o a mano)
- El tiempo de contacto entre el material de impresión y el yeso
- La exposición del yeso a condiciones de temperatura y humedad que permitan determinar una conversión del sulfato de bihidrato de calcio en hemihidratado
- El espesor del material de impresión light que presenta una menor resistencia durante la fase de expansión volumétrica del yeso.
Costes de los diferentes modelos
Obviamente, una comparación directa entre los dos tipos de modelos debe tener también en cuenta los costes.
Estos constituyen una de las principales desventajas de las tecnologías de impresión 3D que, en comparación con las técnicas analógicas (yesos), presentan aún a día de hoy un costo muy elevado, no solo en lo relativo a las impresoras y otras máquinas, sino también en lo referente a los materiales (sobre todo las resinas).
También entre las tecnologías CAD-CAM, al hacer una rápida comparación con el clásico fresado de control numérico (CNC), la impresión 3D es más prometedora, pero también muy costosa.
Además, hay que tener en cuenta también el coste inicial del software y la curva de aprendizaje necesaria para utilizar correctamente el slicer (función empleada por el software para convertir un archivo STL en las especificaciones que permiten crear un objeto por impresión 3D, incluida su posición en la plataforma de construcción, la orientación de la impresión y los soportes)[13].
En este sentido, el uso del material yesoso resulta muy sencillo y poco costoso, además de rebasable y dimensionalmente estable incluso durante largos periodos de tiempo [26,27]; otra característica en la que las resinas 3D presentan importantes límites, sobre todo transcurridas tres semanas desde la fecha de la impresión [28].
La aplicación clínica de los modelos analógicos y 3D
Sobre los diversos modelos que pueden crearse con la impresión 3D o con yeso, es importante considerar también su aplicación clínica. Los modelos dentales que se utilizan en ortodoncia pueden presentar niveles de discrepancia de hasta 500 µm respecto a los archivos STL correspondientes [5].
Estos valores resultan sin duda inaceptables a la hora de crear tanto prótesis sobre dientes naturales como implantes [29,30]. Y, teniendo en cuenta las diferencias en términos de exactitud y precisión de las impresoras 3D comerciales, es fundamental conocer y elegir las que mejor se adaptan a las exigencias clínicas [5].
Conclusiones
Aunque estas nuevas tecnologías son prometedoras y muy interesantes desde un punto de vista clínico aplicativo, a día de hoy (2022), el flujo de trabajo analógico tradicional basado en modelos de yeso sigue siendo el patrón oro, ya que sus resultados con previsibles y están validados clínicamente por años de experiencia.
Sin duda, será interesante ver si la situación podría cambiar en un futuro con la evolución de unas tecnologías que ofrecen cada vez mejor rendimiento.
Bibliografía:
[1] Masri R, Driscoll C. Odontoiatria digitale: Presupposti teorici e applicazioni cliniche. Edra; 2017.
[2] Kalberer N, Mehl A, Schimmel M, Müller F, Srinivasan M. CAD-CAM milled versus rapidly prototyped (3D-printed) complete dentures: An in vitro evaluation of trueness. J Prosthet Dent 2019;121:637–43. https://doi.org/10.1016/j.prosdent.2018.09.001.
[3] Anadioti E, Musharbash L, Blatz MB, Papavasiliou G, Kamposiora P. 3D printed complete removable dental prostheses: a narrative review. BMC Oral Health 2020;20:343. https://doi.org/10.1186/s12903-020-01328-8.
[4] Dawood A, Marti Marti B, Sauret-Jackson V, Darwood A. 3D printing in dentistry. Br Dent J 2015;219:521–9. https://doi.org/10.1038/sj.bdj.2015.914.
[5] Etemad-Shahidi Y, Qallandar OB, Evenden J, Alifui-Segbaya F, Ahmed KE. Accuracy of 3-Dimensionally Printed Full-Arch Dental Models: A Systematic Review. J Clin Med 2020;9:E3357. https://doi.org/10.3390/jcm9103357.
[6] Millstein PL. Determining the accuracy of gypsum casts made from type IV dental stone. J Oral Rehabil 1992;19:239–43. https://doi.org/10.1111/j.1365-2842.1992.tb01098.x.
[7] Butta R, Tredwin CJ, Nesbit M, Moles DR. Type IV gypsum compatibility with five addition-reaction silicone impression materials. J Prosthet Dent 2005;93:540–4. https://doi.org/10.1016/j.prosdent.2005.04.006.
[8] The Glossary of Prosthodontic Terms: Ninth Edition. J Prosthet Dent 2017;117: e1-e105 n.d.
[9] van Noort R. The future of dental devices is digital. Dent Mater Off Publ Acad Dent Mater 2012;28:3–12. https://doi.org/10.1016/j.dental.2011.10.014.
[10] Srinivasan M, Kamnoedboon P, McKenna G, Angst L, Schimmel M, Özcan M, et al. CAD-CAM removable complete dentures: A systematic review and meta-analysis of trueness of fit, biocompatibility, mechanical properties, surface characteristics, color stability, time-cost analysis, clinical and patient-reported outcomes. J Dent 2021;113:103777. https://doi.org/10.1016/j.jdent.2021.103777.
[11] Park M-E, Shin S-Y. Three-dimensional comparative study on the accuracy and reproducibility of dental casts fabricated by 3D printers. J Prosthet Dent 2018;119:861.e1-861.e7. https://doi.org/10.1016/j.prosdent.2017.08.020.
[12] Choi J-W, Ahn J-J, Son K, Huh J-B. Three-Dimensional Evaluation on Accuracy of Conventional and Milled Gypsum Models and 3D Printed Photopolymer Models. Materials 2019;12:3499. https://doi.org/10.3390/ma12213499.
[13] Piedra-Cascón W, Krishnamurthy VR, Att W, Revilla-León M. 3D printing parameters, supporting structures, slicing, and post-processing procedures of vat-polymerization additive manufacturing technologies: A narrative review. J Dent 2021;109:103630. https://doi.org/10.1016/j.jdent.2021.103630.
[14] Lee SH, Park WS, Cho HS, Zhang W, Leu MC. A neural network approach to the modelling and analysis of stereolithography processes. Proc Inst Mech Eng Part B J Eng Manuf 2001;215:1719–33. https://doi.org/10.1177/095440540121501206.
[15] Alharbi N, Osman RB, Wismeijer D. Factors Influencing the Dimensional Accuracy of 3D-Printed Full-Coverage Dental Restorations Using Stereolithography Technology. Int J Prosthodont 2016;29:503–10. https://doi.org/10.11607/ijp.4835.
[16] Carvalho RM, Pereira JC, Yoshiyama M, Pashley DH. A review of polymerization contraction: the influence of stress development versus stress relief. Oper Dent 1996;21:17–24.
[17] Ling L, Taremi N, Malyala R. A Novel Low-Shrinkage Resin for 3D Printing. J Dent 2022;118:103957. https://doi.org/10.1016/j.jdent.2022.103957.
[18] Tiba A, Charlton DG, Vandewalle KS, Ragain JC. Comparison of two video-imaging instruments for measuring volumetric shrinkage of dental resin composites. J Dent 2005;33:757–63. https://doi.org/10.1016/j.jdent.2005.02.004.
[19] Revilla-León M, Piedra-Cascón W, Methani MM, Barmak BA, Att W. Influence of the base design on the accuracy of additive manufactured casts measured using a coordinate measuring machine. J Prosthodont Res 2022;66:68–74. https://doi.org/10.2186/jpr.JPR_D_20_00198.
[20] Lin C-H, Lin Y-M, Lai Y-L, Lee S-Y. Mechanical properties, accuracy, and cytotoxicity of UV-polymerized 3D printing resins composed of Bis-EMA, UDMA, and TEGDMA. J Prosthet Dent 2020;123:349–54. https://doi.org/10.1016/j.prosdent.2019.05.002.
[21] Gonçalves F, Kawano Y, Pfeifer C, Stansbury JW, Braga RR. Influence of BisGMA, TEGDMA, and BisEMA contents on viscosity, conversion, and flexural strength of experimental resins and composites. Eur J Oral Sci 2009;117:442–6. https://doi.org/10.1111/j.1600-0722.2009.00636.x.
[22] Primeprint | Dental 3D Printer | Dentsply Sirona n.d. https://www.dentsplysirona.com/en-us/discover/discover-by-brand/primeprint.html (accessed October 21, 2022).
[23] Reich S, Berndt S, Kühne C, Herstell H. Accuracy of 3D-Printed Occlusal Devices of Different Volumes Using a Digital Light Processing Printer. Appl Sci 2022;12:1576. https://doi.org/10.3390/app12031576.
[24] Heidari B, Vafaei F, Izadi A, Saleh A, Dehbani Z, Khazaei S. Effect of Contact Time Between Silicone Impression Materials and Stone on Dimensional Stability of Resultant Cast. Avicenna J Dent Res 2013;5:20–5. https://doi.org/10.17795/ajdr-20937.
[25] Nissan J, Laufer BZ, Brosh T, Assif D. Accuracy of three polyvinyl siloxane putty-wash impression techniques. J Prosthet Dent 2000;83:161–5. https://doi.org/10.1016/s0022-3913(00)80007-4.
[26] Adegbulugbe IC, Oderinu OH, Shaba OP, Oremosu OA. Evaluation of linear dimensional stability of various combinations of dental stone and plaster. Niger Q J Hosp Med 2011;21:267–70.
[27] Sweeney WT, Taylor DF. Dimensional Changes in Dental Stone and Plaster. J Dent Res 1950;29:749–55. https://doi.org/10.1177/00220345500290060601.
[28] Joda T, Matthisson L, Zitzmann NU. Impact of Aging on the Accuracy of 3D-Printed Dental Models: An In Vitro Investigation. J Clin Med 2020;9:E1436. https://doi.org/10.3390/jcm9051436.
[29] Revilla-León M, Gonzalez-Martín Ó, Pérez López J, Sánchez-Rubio JL, Özcan M. Position Accuracy of Implant Analogs on 3D Printed Polymer versus Conventional Dental Stone Casts Measured Using a Coordinate Measuring Machine. J Prosthodont Off J Am Coll Prosthodont 2018;27:560–7. https://doi.org/10.1111/jopr.12708.
[30] Banjar A, Chen Y-W, Kostagianni A, Finkelman M, Papathanasiou A, Chochlidakis K, et al. Accuracy of 3D Printed Implant Casts Versus Stone Casts: A Comparative Study in the Anterior Maxilla. J Prosthodont Off J Am Coll Prosthodont 2021;30:783–8. https://doi.org/10.1111/jopr.13335.
¿Quiere más información sobre los productos y soluciones de Zhermack Dental?
Contáctenos



 Zhermack SpA ha sido uno de los productores y distribuidores internacionales más importantes de alginatos, yesos y compuestos de silicona para el sector dental durante más de 40 años. También ha desarrollado soluciones para los sectores industrial y de bienestar.
Zhermack SpA - Via Bovazecchino, 100 - 45021 Badia Polesine (RO), Italy.
Zhermack SpA ha sido uno de los productores y distribuidores internacionales más importantes de alginatos, yesos y compuestos de silicona para el sector dental durante más de 40 años. También ha desarrollado soluciones para los sectores industrial y de bienestar.
Zhermack SpA - Via Bovazecchino, 100 - 45021 Badia Polesine (RO), Italy.


