25
Sep
El desajuste implante-prótesis: impresión analógica y digital y otros factores implicados
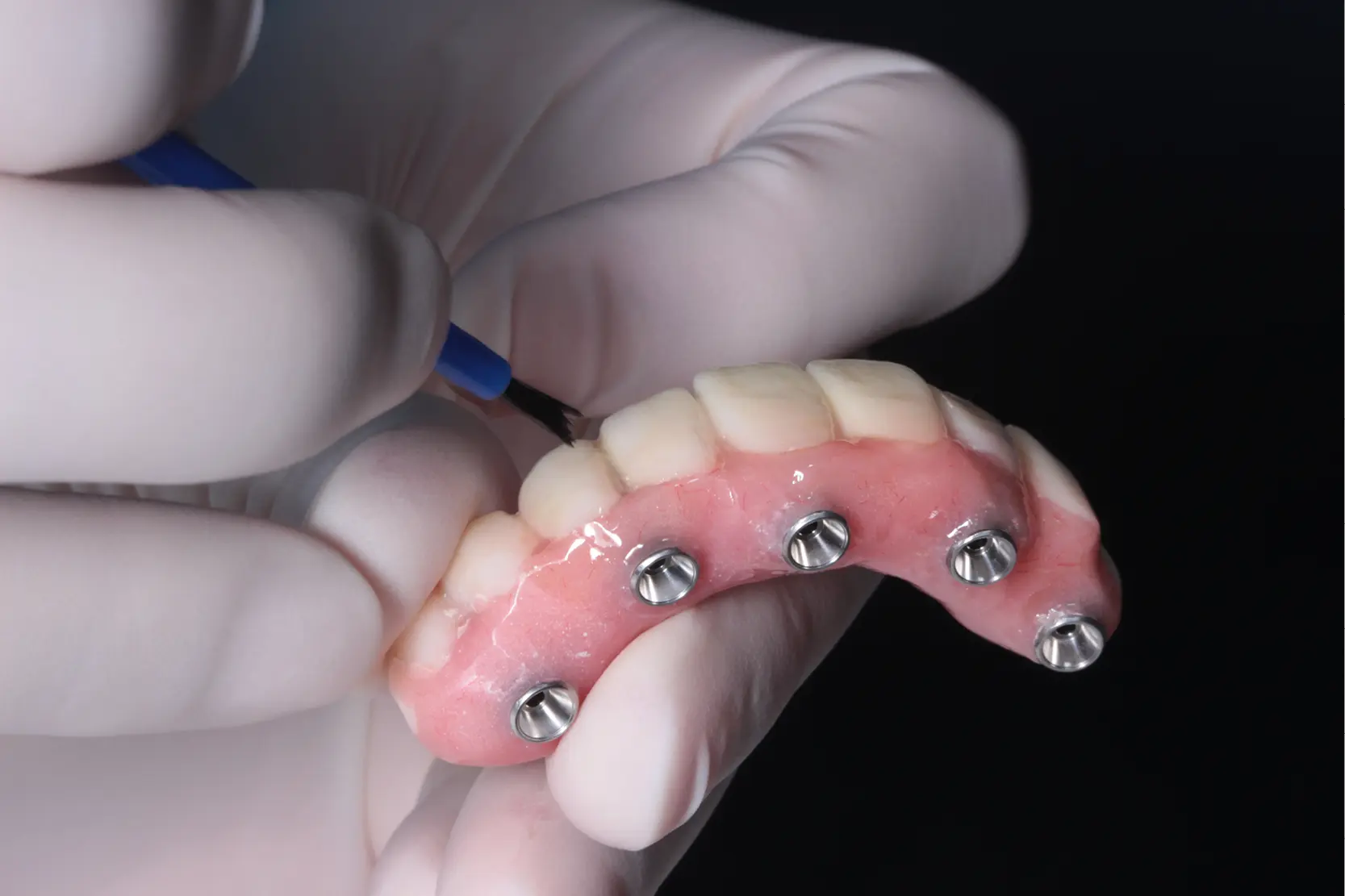
Según el Glosario de Términos de Prostodoncia (1), el «ajuste» se define como «la adaptación de cualquier restauración dental a su ubicación en la boca».
En cuanto a implantología e implante-prótesis, es muy importante la correcta adaptación de una prótesis sobre implantes dentales.
La búsqueda del ajuste pasivo resulta ser un paso fundamental sin el cual no es posible proceder al procesamiento final de los productos implanto-protésicos (2).
De hecho, es necesario que este ajuste a nivel de la conexión implante-prótesis no genere estrés ni otras situaciones que puedan provocar complicaciones biológicas o mecánicas a largo plazo (3).
De hecho, una inconsistencia entre la prótesis y los implantes, o los pilares secundarios (en el caso de los pilares Multi Unit), genera estrés y tensión que, según el tipo de desajuste, pueden descargarse sobre las superestructuras protésicas (estructura, tornillos de conexión, materiales de recubrimiento), sobre los implantes o sobre el hueso periimplantario (4,5).
Además, el desajuste puede ser vertical, horizontal, angular o rotacional, dependiendo del eje espacial en el que se produce la falta de homogeneidad en las relaciones entre las superficies de acoplamiento implante-prótesis (6,7).
Principales factores que influyen en el ajuste de una estructura implanto-protésica
Entre los factores que influyen en el ajuste de una estructura implanto-protésica incluimos el tipo de impresión (8,9).
#1 El tipo de impresión
La modalidad, técnica, materiales de impresión o escáneres, con sus diferentes estrategias de escaneo utilizadas para tomar la impresión sobre los implantes, son los principales responsables de las imprecisiones en la producción del modelo sobre el que luego se realizará la prótesis (ver también nuestro artículo «Impresión sobre implantes múltiples: ¿es posible sin ferulización?») (10).
Hoy en día, con las tecnologías digitales, también se puede pensar en trabajar sin modelo en un flujo de trabajo totalmente digital (11).
Sin embargo, siempre es el tipo de caso clínico el que determina si es posible confiar plenamente o no en la tecnología digital.
En el caso de un solo implante o en los casos en los que se rehabilitan varios implantes paralelos entre sí y en una hemiarcada, es posible aplicar un protocolo completamente digital (8,9), mientras que, para la arcada completa, el flujo analógico con impresión de material rígido y producción de modelos en yeso todavía parece ser una solución segura (8,9).
En el flujo totalmente digital, cuando se trabaja sin ningún modelo físico, no es posible verificar posibles problemas de desajuste de las estructuras antes de la producción de la estructura protésica y estos no se pueden corregir a menos que se realice otro escaneo intraoral (11).
Por lo tanto, en los casos en los que se puedan reconocer este tipo de dificultades, siempre es útil realizar al menos un modelo impreso en 3D que pueda servir a la vez como verificación de la impresión realizada y como modelo de trabajo incluso en caso de modificación de la estructura protésica (12).
Evidentemente la producción del modelo impreso en 3D trae consigo discrepancias relativas a los parámetros de configuración de la impresora, tipo de resina, etc. (para obtener más información, consulte el artículo «Modelos de yeso versus modelos imprimibles en 3D: características y factores de precisión comparados«) que, a su vez, pueden influir en la posición de los análogos del implante en el modelo (13).
Sin embargo, la posibilidad de construir un JIG de verificación y modificar el modelo reposicionando los análogos, como se suele hacer con los modelos de yeso, es de considerable importancia en casos complejos para no encontrarse con problemas de desajuste (14).
#2 La tecnología de fabricación de estructuras protésicas
Otro factor muy importante es la tecnología de fabricación de las estructuras protésicas (15,16).
Gracias a la transformación digital, hoy en día existen nuevos métodos y nuevos materiales con los que se fabrican las estructuras implanto-protésicas, como el fresado o la impresión 3D.
El circonio fresado, por ejemplo, es un material que hoy en día se puede utilizar con esta función y que, además de las numerosas ventajas estéticas, puede no requerir material de recubrimiento como era el caso del metal (17,18).
Sin embargo, el circonio siempre requiere una base de Ti al nivel de la conexión implante-prótesis; de hecho, al ser una cerámica policristalina, no es un material apto para roscados, lo que conduciría inevitablemente a microfracturas.
Además, el tornillo protésico, fabricado en titanio u otros metales compatibles con las roscas internas de los implantes o MUA, presentaría problemas de adaptación y estabilidad mecánica con la estructura de circonio, dadas las diferentes propiedades de resistencia y ductilidad de los materiales (19).
Además, la ventaja de las bases de Ti consiste en la reducción de las posibles tensiones en la estructura protésica debidas a imprecisiones en la fabricación, gracias al pequeño espacio necesario para la cementación con la estructura (20).
(h3) #3 Otros factores implicados en el desajuste
Sin embargo, también existen otros factores implicados en el desajuste, como por ejemplo:
- El diseño de la estructura (21);
- La aplicación de material de recubrimiento (22);
- El tipo de conexión implante-prótesis (23);
Y otros que mencionamos pero que requieren mayor estudio.
Conclusiones
La adaptación correcta de una prótesis sobre implantes dentales es crucial para garantizar la longevidad y el éxito clínico de las rehabilitaciones con implantes.
La búsqueda del ajuste pasivo es un paso esencial para evitar complicaciones biológicas y mecánicas a largo plazo.
La elección de materiales, tecnologías de fabricación y del flujo de trabajo a seguir requiere siempre consideraciones específicas para cada caso clínico encaminadas a maximizar los resultados.
Bibliografía
- The Glossary of Prosthodontic Terms. The Journal of Prosthetic Dentistry. 2017 May;117(5):C1-e105.
- Lops, D., Bruna, E., & Fabianelli, A. (2014). La protesi implantare. Dental Cadmos, 6(82), 386.
- Goodacre CJ, Bernal G, Rungcharassaeng K, Kan JYK. Clinical complications with implants and implant prostheses. J Prosthet Dent. 2003 Aug;90(2):121–32.
- Nogueira MCF, Bacchi A, Mesquita MF, Santos MBF, Consani RLX. Influence of Cross-Section Design and Vertical Misfit on Stress Distribution in Overdenture Retaining System: 3-Dimensional Finite Element Analysis. Implant Dent. 2018 Aug;27(4):445–51.
- Winter W, Mohrle S, Holst S, Karl M. Bone loading caused by different types of misfits of implant-supported fixed dental prostheses: a three-dimensional finite element analysis based on experimental results. Int J Oral Maxillofac Implants. 2010;25(5):947–52.
- Prisco R, Troiano G, Laino L, Zhurakivska K. Rotational tolerances of a titanium abutment in the as-received condition and after screw tightening in a conical implant connection. J Adv Prosthodont. 2021 Dec;13(6):343–50.
- Abduo J, Judge R. Implications of Implant Framework Misfit: An Animal Study on an Ovine Model. J Oral Implantol. 2021 Jun 1;47(3):183–9.
- Ahlholm P, Sipilä K, Vallittu P, Jakonen M, Kotiranta U. Digital Versus Conventional Impressions in Fixed Prosthodontics: A Review. J Prosthodont. 2018 Jan;27(1):35–41.
- Chochlidakis KM, Papaspyridakos P, Geminiani A, Chen CJ, Feng IJ, Ercoli C. Digital versus conventional impressions for fixed prosthodontics: A systematic review and meta-analysis. J Prosthet Dent. 2016 Aug;116(2):184-190.e12.
- Shillinburg HT, et al. Fundamentals of fixed prosthodontics. Quintessence Publishing Company, 1997.
- Alghazzawi TF. Advancements in CAD/CAM technology: Options for practical implementation. Journal of Prosthodontic Research. 2016 Apr;60(2):72–84.
- Maria R, Tan MY, Wong KM, Lee BCH, Chia VAP, Tan KBC. Accuracy of Implant Analogs in 3D Printed Resin Models. J Prosthodont. 2021 Jan;30(1):57–64.
- Revilla-León M, Gonzalez-Martín Ó, Pérez López J, Sánchez-Rubio JL, Özcan M. Position Accuracy of Implant Analogs on 3D Printed Polymer versus Conventional Dental Stone Casts Measured Using a Coordinate Measuring Machine. J Prosthodont. 2018 Jul;27(6):560–7.
- Arias SR, Londono J, Hemati A. A method for fabrication of extraoral verification template for implant master cast. The Journal of Prosthetic Dentistry. 2022 Jun 1;127(6):943–4.
- Abduo J. Fit of CAD/CAM implant frameworks: a comprehensive review. J Oral Implantol. 2014 Dec;40(6):758–66.
- Bhering CLB, Mesquita MF, Kemmoku DT, Noritomi PY, Consani RLX, Barão VAR. Comparison between all-on-four and all-on-six treatment concepts and framework material on stress distribution in atrophic maxilla: A prototyping guided 3D-FEA study. Materials Science and Engineering: C. 2016 Dec;69:715–25.
- Alikhasi M, Monzavi A, Bassir SH, Naini RB, Khosronedjad N, Keshavarz S. A comparison of precision of fit, rotational freedom, and torque loss with copy-milled zirconia and prefabricated titanium abutments. Int J Oral Maxillofac Implants. 2013 Aug;28(4):996–1002.
- Stimmelmayr M, Edelhoff D, Güth JF, Erdelt K, Happe A, Beuer F. Wear at the titanium-titanium and the titanium-zirconia implant-abutment interface: a comparative in vitro study. Dent Mater. 2012 Dec;28(12):1215–20.
- Anusavice KJ, Shen C, Rawls HR. Phillips’ science of dental materials. 12th edition. Elsevier Health Sciences; 2012. 492–494 p.
- Spazzin AO, Camargo B, Bacchi A. Ensuring passivity and retrievability for immediate complete-arch implant-supported prostheses. The Journal of Prosthetic Dentistry. 2017 Feb;117(2):214–7.
- Drago C, Howell K. Concepts for designing and fabricating metal implant frameworks for hybrid implant prostheses. J Prosthodont. 2012 Jul;21(5):413–24.
- Revilla-León M, Sánchez-Rubio JL, Pérez-López J, Rubenstein J, Özcan M. Discrepancy at the implant abutment-prosthesis interface of complete-arch cobalt-chromium implant frameworks fabricated by additive and subtractive technologies before and after ceramic veneering. J Prosthet Dent. 2021 May;125(5):795–803.
- Bédouin Y, Lefrançois E, Salomon JP, Auroy P. Abutment rotational freedom on five implant systems with different internal connections. J Prosthet Dent. 2023 Mar;129(3):433–9.
¿Quieres más información sobre los productos y soluciones de Zhermack Dental?
Contáctenos


 Zhermack SpA ha sido uno de los productores y distribuidores internacionales más importantes de alginatos, yesos y compuestos de silicona para el sector dental durante más de 40 años. También ha desarrollado soluciones para los sectores industrial y de bienestar.
Zhermack SpA - Via Bovazecchino, 100 - 45021 Badia Polesine (RO), Italy.
Zhermack SpA ha sido uno de los productores y distribuidores internacionales más importantes de alginatos, yesos y compuestos de silicona para el sector dental durante más de 40 años. También ha desarrollado soluciones para los sectores industrial y de bienestar.
Zhermack SpA - Via Bovazecchino, 100 - 45021 Badia Polesine (RO), Italy.


