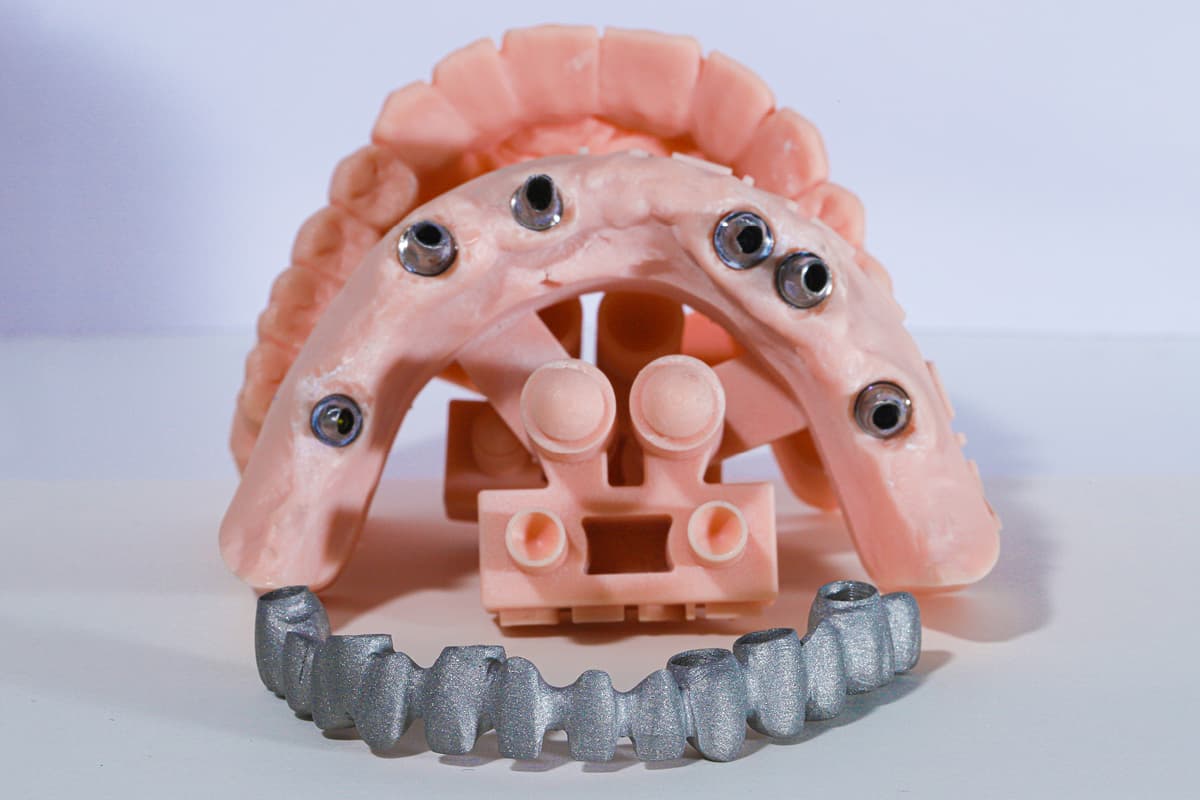
La creación de estructuras protésicas implantosoportadas constituye una fase técnica fundamental para la rehabilitación implantoprotésica (1,2). Existen diferentes técnicas y diferentes materiales que actualmente se pueden utilizar para este fin (3). Principalmente, podemos dividir en dos las principales metodologías para la creación de estructuras: las técnicas tradicionales (analógicas) y las técnicas digitales (3).
En ambos casos, el objetivo sigue siendo el mismo: la creación de estructuras precisas en el nivel de la conexión entre el implante y la prótesis, o entre la prótesis y el pilar intermedio (en el caso de MUA, por ejemplo), con el objetivo de minimizar el desajuste, es decir, las discrepancias en la adaptación de las conexiones susceptibles de provocar complicaciones biológicas o mecánicas (4,5).
Materiales utilizados para la creación de estructuras en implantes
Existen diversos materiales para su uso en la creación de estructuras en implantes; entre los más comunes, sin duda, se encuentran las aleaciones metálicas, como el cromo-cobalto (Co-Cr) y el titanio comercialmente puro, apreciados también por sus propiedades mecánicas y biológicas, además de por la facilidad y multiplicidad de métodos con los que se pueden fabricar (6).
También existen materiales alternativos, introducidos más recientemente, como el circonio y la polieteretercetona, o PEEK, que se están utilizando cada vez con más éxito en prótesis sobre implantes (7).
Evidentemente, los diferentes tipos de materiales están ligados a diferentes técnicas de producción.
Los metales, por ejemplo, se pueden trabajar tanto con técnicas analógicas como digitales, mientras que el circonio y el PEEK solo se pueden trabajar con técnicas digitales (8).
Técnicas para crear estructuras de implantes: analógicas y digitales
Entre los métodos tradicionales de creación de estructuras de implantes se encuentra sin duda el de fundición a la cera perdida (9,10). Este tipo de procesamiento implica la creación de un encerado sobre un modelo de yeso obtenido a partir de una impresión convencional. Posteriormente, la cera que sirve de base para fundir el metal se evapora en un horno especial, dejando espacio en el material de revestimiento para la colada del metal fundido.
Este proceso, utilizado desde hace años por la gran mayoría de los protésicos dentales y aún hoy en día, requiere sin duda una gran atención tanto en el uso de los distintos materiales (yeso, revestimientos, metales…) como en el diseño del encerado con los canales de colada correspondientes por los que fluye el metal fundido.
En este proceso, la manipulación incorrecta de los materiales y el diseño inadecuado del encerado pueden introducir errores en la precisión con la que se produce la estructura. Además, la variación térmica de los materiales utilizados (como yesos, resinas y aleaciones metálicas), expuestos a temperaturas muy elevadas, comporta cierto grado de imprecisión (9,10).
En este sentido, la habilidad manual del operador y la capacidad de prevenir errores o minimizarlos, que en el campo protésico son acumulativos a efectos de rehabilitación, son fundamentales para mantener una precisión constante en la producción de estructuras implantosoportadas (11).
CAD-CAM e impresión 3D en la producción de estructuras de implantes
Los métodos de producción digital, sin embargo, incluyen el CAD-CAM (diseño asistido por computadora y fabricación asistida por computadora, respectivamente), que están sustituyendo con rapidez a las técnicas analógicas gracias a la reducción de los tiempos de procesamiento y a la mejora simultánea de la precisión en la creación de dispositivos (12). Estos métodos se dividen en dos categorías principales: tecnologías sustractivas y aditivas (13).
La fabricación sustractiva implica el fresado de un bloque de material preformado o presinterizado (como circonio), mientras que la fabricación aditiva utiliza tecnologías como la impresión 3D en sus diversas formas, como la fusión selectiva por láser para metales o el procesamiento digital de luz (DLP) para resinas. De esta forma, se crean objetos capa a capa a partir de polvos metálicos o líquidos resinosos que posteriormente se polimerizan mediante un rayo láser con características específicas (14).
Las tecnologías aditivas presentan algunas ventajas frente a las sustractivas, como la posibilidad de procesar dispositivos con geometrías complejas, algo difícil de obtener con fresadoras, el ahorro de material y la eliminación de las fresas de la elaboración del producto (las fresas podrían alterar las propiedades superficiales del producto, especialmente si están desgastadas) (14,15). Sin embargo, las tecnologías de impresión 3D son mucho más sensibles a factores ambientales, instrumentales y de diseño estructural (16).
Las estructuras implantosoportadas procedentes de la impresión 3D suelen presentar estructuras más porosas y con propiedades mecánicas inferiores que las que se pueden obtener mediante fresado, especialmente si se comparan con tecnologías como la sinterización selectiva por láser de metales. Para ello, es más adecuada la fusión selectiva por láser, incluso si las estructuras metálicas al final del proceso son extremadamente microrrugosas y, por lo tanto, deben mecanizarse necesariamente en la zona de unión (17). Sin embargo, desde el punto de vista de la precisión, la fusión selectiva por láser parece garantizar un resultado al menos igual al del fresado, si no incluso mejor en la precisión de la conexión (18,19).
Una vez fabricada la estructura, se pueden prever o no procedimientos de revestimiento estético con materiales cerámicos o resinosos. Estos tratamientos pueden influir en la adaptación final de la prótesis y en la precisión de la conexión implante-prótesis ya que los ciclos de cocción a alta temperatura, requeridos por ejemplo por la cerámica, pueden inducir deformaciones en la estructura en función de la expansión térmica entre la cerámica y la estructura metálica subyacente (20).
Incluso los revestimientos con resina acrílica pueden influir en la adaptación de la estructura y aumentar las discrepancias en el nivel de la conexión implante-pilar, en virtud de la retracción volumétrica que se produce durante la polimerización de la propia resina (21).
Qué técnica elegir para las estructuras protésicas
En conclusión, tanto las tecnologías analógicas como las digitales desempeñan un papel crucial en la creación de estructuras de implantes, lo que genera ventajas y posibles problemas al mismo tiempo.
Las técnicas tradicionales, aunque requieren una mayor habilidad manual y presentan posibles márgenes de imprecisión relacionados con los materiales y los procesos térmicos, siguen siendo ampliamente utilizadas. Sin embargo, el avance de los métodos digitales, como CAD-CAM y la impresión 3D, está transformando rápidamente el sector gracias a una mayor precisión y a la optimización de los tiempos.
La elección de la tecnología más adecuada depende de las necesidades clínicas y de las características de los materiales utilizados, pero el objetivo principal es la minimización del desajuste y la preservación de las propiedades biológicas y mecánicas de los materiales.
Bibliografía
- Ortensi L, Ortensi M, Minghelli A, Grande F. Implant-Supported Prosthetic Therapy of an Edentulous Patient: Clinical and Technical Aspects. Prosthesis [Internet]. 2020 Jul 1 [cited 2020 Sep 20];2(3):140–52. Available from: https://www.mdpi.com/2673-1592/2/3/13
- Scrascia R, Fiorillo L, Gaita V, Secondo L, Nicita F, Cervino G. Implant-Supported Prosthesis for Edentulous Patient Rehabilitation. From Temporary Prosthesis to Definitive with a New Protocol: A Single Case Report. Prosthesis [Internet]. 2020 Feb 10 [cited 2021 Feb 5];2(1):10–24. Available from: https://www.mdpi.com/2673-1592/2/1/2
- Alshehri H, Alotaibi H, Alshareef N, Alsenani N, Aljuma’ah L, Alshhrani W, et al. Effect of Framework’s Manufacturing Technique on Screw’s Preload of Implant Supported Prosthesis. Niger J Clin Pract. 2022 Feb;25(2):185–91.
- Abdelrehim A, Etajuri EA, Sulaiman E, Sofian H, Salleh NM. Magnitude of misfit threshold in implant-supported restorations: A systematic review. J Prosthet Dent. 2022 Nov 7;S0022-3913(22)00613-8.
- Abduo J, Judge R. Implications of Implant Framework Misfit: An Animal Study on an Ovine Model. J Oral Implantol. 2021 Jun 1;47(3):183–9.
- Svanborg P, Eliasson A, Stenport V. Additively Manufactured Titanium and Cobalt-Chromium Implant Frameworks: Fit and Effect of Ceramic Veneering. Int J Oral Maxillofac Implants. 2018;33(3):590–6.
- Nuytens P, Grande F, D’haese R, Salameh Z, Lepidi L. Novel complete-arch pillar system (CAPS) to register implant position and maxillomandibular relationship in one single visit. J Dent. 2024 Feb 10;143:104885.
- Abduo J. Fit of CAD/CAM implant frameworks: a comprehensive review. J Oral Implantol. 2014 Dec;40(6):758–66.
- McCoy T. Lost wax casting technique for metal crown fabrication. J Vet Dent. 2014;31(2):126–32.
- Dahl BE, Dahl JE, Rønold HJ. Internal fit of three-unit fixed dental prostheses produced by computer-aided design/computer-aided manufacturing and the lost-wax metal casting technique assessed using the triple-scan protocol. European Journal of Oral Sciences [Internet]. 2018 [cited 2024 Oct 24];126(1):66–73. Available from: https://onlinelibrary.wiley.com/doi/abs/10.1111/eos.12394
- Auškalnis L, Akulauskas M, Jegelevičius D, Simonaitis T, Rutkūnas V. Error propagation from intraoral scanning to additive manufacturing of complete-arch dentate models: An in vitro study. Journal of Dentistry [Internet]. 2022 Jun 1 [cited 2022 Oct 5];121:104136. Available from: https://www.sciencedirect.com/science/article/pii/S0300571222001920
- Gomes ÉA, Tiossi R, Faria ACL, Rodrigues RCS, Ribeiro RF. Torque loss under mechanical cycling of long-span zirconia and titanium-cemented and screw-retained implant-supported CAD/CAM frameworks. Clin Oral Implants Res. 2014 Dec;25(12):1395–402.
- Alghazzawi TF. Advancements in CAD/CAM technology: Options for practical implementation. Journal of Prosthodontic Research [Internet]. 2016 Apr [cited 2023 Mar 18];60(2):72–84. Available from: https://linkinghub.elsevier.com/retrieve/pii/S1883195816000098
- Dawood A, Marti Marti B, Sauret-Jackson V, Darwood A. 3D printing in dentistry. Br Dent J. 2015 Dec;219(11):521–9.
- Jin G, Shin SH, Shim JS, Lee KW, Kim JE. Accuracy of 3D printed models and implant-analog positions according to the implant-analog–holder offset, inner structure, and printing layer thickness: an in-vitro study. Journal of Dentistry [Internet]. 2022 Oct 1 [cited 2024 Jul 25];125:104268. Available from: https://www.sciencedirect.com/science/article/pii/S0300571222003244
- Piedra-Cascón W, Krishnamurthy VR, Att W, Revilla-León M. 3D printing parameters, supporting structures, slicing, and post-processing procedures of vat-polymerization additive manufacturing technologies: A narrative review. J Dent. 2021 Jun;109:103630.
- Zhou Y, Wei W, Yan J, Liu W, Li N, Li H, et al. Microstructures and metal-ceramic bond properties of Co-Cr biomedical alloys fabricated by selective laser melting and casting. Materials Science and Engineering: A [Internet]. 2019 Jun [cited 2023 Sep 27];759:594–602. Available from: https://linkinghub.elsevier.com/retrieve/pii/S0921509319307178
- Revilla-León M, Ceballos L, Martínez-Klemm I, Özcan M. Discrepancy of complete-arch titanium frameworks manufactured using selective laser melting and electron beam melting additive manufacturing technologies. The Journal of Prosthetic Dentistry [Internet]. 2018 Dec 1 [cited 2023 Feb 6];120(6):942–7. Available from: https://www.sciencedirect.com/science/article/pii/S0022391318301847
- Revilla-León M, Ceballos L, Özcan M. Implant Prosthodontic Discrepancy of Complete-Arch Co-Cr Implant Frameworks Manufactured Through Selective Laser Melting Additive Manufacturing Technology Using a Coordinate Measuring Machine. Int J Oral Maxillofac Implants. 2019;34(3):698–707.
- Revilla-León M, Sánchez-Rubio JL, Pérez-López J, Rubenstein J, Özcan M. Discrepancy at the implant abutment-prosthesis interface of complete-arch cobalt-chromium implant frameworks fabricated by additive and subtractive technologies before and after ceramic veneering. J Prosthet Dent. 2021 May;125(5):795–803.
- Revilla-León M, Pérez-López J, Barmak AB, Raigrodski AJ, Rubenstein J, Galluci GO. Implant-Abutment Discrepancy Before and After Acrylic Resin Veneering of Complete-Arch Titanium Frameworks Manufactured Using Milling and Electron Beam Melting Technologies. J Prosthodont. 2022 Mar;31(S1):88–96.
¿Quieres más información sobre los productos y soluciones de Zhermack Dental?
Contáctenos



 Zhermack SpA ha sido uno de los productores y distribuidores internacionales más importantes de alginatos, yesos y compuestos de silicona para el sector dental durante más de 40 años. También ha desarrollado soluciones para los sectores industrial y de bienestar.
Zhermack SpA - Via Bovazecchino, 100 - 45021 Badia Polesine (RO), Italy.
Zhermack SpA ha sido uno de los productores y distribuidores internacionales más importantes de alginatos, yesos y compuestos de silicona para el sector dental durante más de 40 años. También ha desarrollado soluciones para los sectores industrial y de bienestar.
Zhermack SpA - Via Bovazecchino, 100 - 45021 Badia Polesine (RO), Italy.


