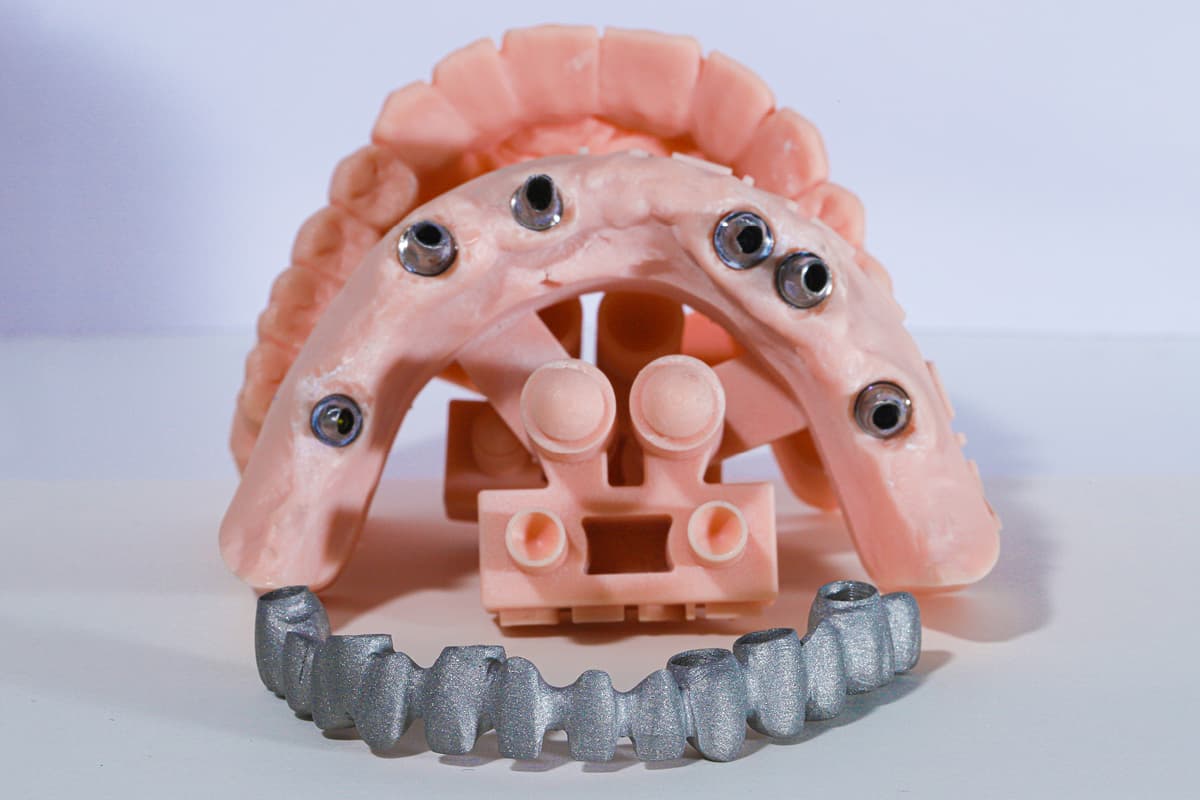
La création d’armatures prothétiques implanto-portées constitue une phase technique fondamentale de la réhabilitation implanto-prothétique (1,2). Il existe différentes techniques et différents matériaux qui peuvent aujourd’hui être utilisés à cette fin (3). Principalement, il existe deux principales méthodes de création d’armatures : les techniques traditionnelles (analogiques) et les techniques numériques (3).
Dans les deux cas, la finalité est toujours la même, à savoir la création de structures précises au niveau de la liaison entre l’implant et la prothèse, ou entre la prothèse et le pilier intermédiaire (dans le cas des piliers multi-unités [MUA] par exemple), dans le but de minimiser le mauvais ajustement, c’est-à-dire les écarts d’adaptation des connexions qui pourraient entraîner des complications biologiques et / ou mécanique (4,5).
Matériaux utilisés pour la création d’armatures sur les implants
Il existe différents matériaux qui peuvent être utilisés pour la création d’armatures sur les implants ; parmi les plus courants, il existe les alliages métalliques tels que le chrome-cobalt (Co-Cr) et le titane commercialement pur, appréciés pour leurs propriétés mécaniques et biologiques, ainsi que pour la facilité et la multiplicité des méthodes de fabrication (6).
Il existe également des matériaux alternatifs, introduits plus récemment, tels que le zirconium et le polyétheréthercétone, ou PEEK, qui sont aujourd’hui de plus en plus utilisés dans les prothèses sur implants (7).
Bien évidemment, les différents types de matériaux sont fabriqués selon différentes techniques de production.
Les métaux peuvent, par exemple, être traités à la fois par des techniques analogiques et numériques, tandis que la zircone et le PEEK ne peuvent être traités que par des techniques numériques (8).
Techniques de création d’armatures implantaires : analogiques et numériques
Parmi les méthodes traditionnelles de création d’armatures implantaires, il existe certainement le coulage à la cire perdue (9,10). Ce type de fabrication implique la création d’une cire de modelage sur un modèle en plâtre obtenu à partir d’une empreinte classique. Ensuite, la cire qui sert de base à la fusion du métal est évaporée dans un four spécial, laissant ainsi un vide pour couler le métal en fusion dans le matériau de revêtement.
Ce procédé, utilisé depuis des années par la grande majorité des prothésistes dentaires et employé encore actuellement, nécessite néanmoins une grande attention tant dans l’utilisation des différents matériaux (gypse, matériaux de revêtement, métal…) que dans la conception de la cire de modelage avec les canaux de coulée correspondants, par lesquels le métal en fusion est versé.
Dans ce processus, une mauvaise manipulation des matériaux et une mauvaise conception de la cire peuvent introduire des erreurs dans la précision de l’armature produite. De plus, la variation thermique des matériaux utilisés (tels que les plâtres, les résines et les alliages métalliques) exposés à des températures très élevées peut également générer un certain degré d’imprécision (9,10).
En ce sens, l’habileté manuelle de l’opérateur et la capacité d’éviter ou de minimiser les erreurs, qui dans le domaine prothétique se cumulent et compromettent la réhabilitation, sont fondamentales pour maintenir une précision constante dans la production des armatures implantaires (11).
CAD-CAM et impression 3D dans la production d’armatures implantaires
Les méthodes de fabrication numérique utilisent quant à elles les méthodes CAO-FAO (Conception et fabrication assistées par ordinateur) et remplacent rapidement les techniques analogiques en raison de la réduction des temps de fabrication et de l’amélioration simultanée de la précision dans la réalisation des appareils (12). Ces méthodes sont divisées en deux catégories principales : les technologies soustractives et les technologies additives (13).
La fabrication soustractive consiste à fraiser un bloc de matériau préformé ou pré-fritté (comme la zircone), tandis que la fabrication additive utilise des technologies telles que l’impression 3D sous ses différentes formes telles que la fusion sélective au laser pour les métaux ou le traitement numérique par la lumière (Digital Light Processing, DLP) pour les résines. De cette manière, des objets sont créés couche par couche à partir de poudres métalliques ou de liquides résineux qui sont ensuite polymérisés par un faisceau laser pour obtenir des caractéristiques spécifiques (14).
Les technologies additives présentent certains avantages par rapport aux technologies soustractives, comme la possibilité de fabriqué des appareils avec des géométries complexes, difficiles à obtenir avec les fraises, l’économie de matière et la suppression des fraises dentaires pour leur réalisation, qui pourraient altérer les propriétés de surface, surtout en cas d’usure (14,15). Cependant, les technologies d’impression 3D sont beaucoup plus sensibles aux facteurs environnementaux, instrumentaux et de conception structurelle (16).
Les armatures implantaires issues de l’impression 3D présentent généralement des structures plus poreuses, avec des propriétés mécaniques inférieures à celles obtenues par fraisage, notamment par rapport à des technologies telles que le frittage sélectif par laser des métaux. À cet effet, la fusion sélective par laser est plus adaptée, même si les structures métalliques à la fin du processus sont extrêmement microrugueuses et doivent donc nécessairement être usinées dans la zone de connexion (17). Cependant, du point de vue de la précision, la fusion sélective au laser semble garantir un résultat au moins égal au fraisage, voire meilleur quant à la précision de la connexion (18,19).
Après la fabrication de l’armature, des procédures de revêtement esthétique peuvent être envisagées ou non avec des matériaux céramiques ou résineux. Ces traitements peuvent influencer l’adaptation finale de la prothèse et la précision de la liaison implanto-prothétique, car les cycles de cuisson à haute température, requis par exemple par la céramique, peuvent induire des déformations dans l’armature en fonction de la dilatation thermique entre la céramique et l’armature métallique sous-jacente (20).
Même les revêtements en résine acrylique peuvent influencer l’adaptation de l’armature et augmenter les écarts au niveau de la connexion implant-pilier, en raison de la rétraction volumétrique qui se produit lors de la polymérisation de la résine elle-même (21).
Quelle technique choisir pour les armatures prothétiques
En conclusion, les technologies analogiques et numériques jouent un rôle crucial dans la création d’armatures implantaires, offrant à la fois des avantages et pouvant poser des problèmes.
Les techniques traditionnelles, bien que nécessitant une plus grande habileté manuelle et présentant d’éventuelles marges d’imprécision liées aux matériaux et aux procédés thermiques, demeurent encore largement utilisées. Cependant, les progrès des techniques numériques, telles que la CAO-FAO et l’impression 3D transforment rapidement le secteur grâce à une plus grande précision et à une optimisation du temps.
Le choix de la technologie la plus appropriée dépend des besoins cliniques et des caractéristiques des matériaux utilisés, mais l’objectif premier reste la minimisation des inadéquations prothétiques et la préservation des propriétés biologiques et mécaniques des matériaux.
Bibliographie :
- Ortensi L, Ortensi M, Minghelli A, Grande F. Implant-Supported Prosthetic Therapy of an Edentulous Patient: Clinical and Technical Aspects. Prosthesis [Internet]. 2020 Jul 1 [cited 2020 Sep 20];2(3):140–52. Available from: https://www.mdpi.com/2673-1592/2/3/13
- Scrascia R, Fiorillo L, Gaita V, Secondo L, Nicita F, Cervino G. Implant-Supported Prosthesis for Edentulous Patient Rehabilitation. From Temporary Prosthesis to Definitive with a New Protocol: A Single Case Report. Prosthesis [Internet]. 2020 Feb 10 [cited 2021 Feb 5];2(1):10–24. Available from: https://www.mdpi.com/2673-1592/2/1/2
- Alshehri H, Alotaibi H, Alshareef N, Alsenani N, Aljuma’ah L, Alshhrani W, et al. Effect of Framework’s Manufacturing Technique on Screw’s Preload of Implant Supported Prosthesis. Niger J Clin Pract. 2022 Feb;25(2):185–91.
- Abdelrehim A, Etajuri EA, Sulaiman E, Sofian H, Salleh NM. Magnitude of misfit threshold in implant-supported restorations: A systematic review. J Prosthet Dent. 2022 Nov 7;S0022-3913(22)00613-8.
- Abduo J, Judge R. Implications of Implant Framework Misfit: An Animal Study on an Ovine Model. J Oral Implantol. 2021 Jun 1;47(3):183–9.
- Svanborg P, Eliasson A, Stenport V. Additively Manufactured Titanium and Cobalt-Chromium Implant Frameworks: Fit and Effect of Ceramic Veneering. Int J Oral Maxillofac Implants. 2018;33(3):590–6.
- Nuytens P, Grande F, D’haese R, Salameh Z, Lepidi L. Novel complete-arch pillar system (CAPS) to register implant position and maxillomandibular relationship in one single visit. J Dent. 2024 Feb 10;143:104885.
- Abduo J. Fit of CAD/CAM implant frameworks: a comprehensive review. J Oral Implantol. 2014 Dec;40(6):758–66.
- McCoy T. Lost wax casting technique for metal crown fabrication. J Vet Dent. 2014;31(2):126–32.
- Dahl BE, Dahl JE, Rønold HJ. Internal fit of three-unit fixed dental prostheses produced by computer-aided design/computer-aided manufacturing and the lost-wax metal casting technique assessed using the triple-scan protocol. European Journal of Oral Sciences [Internet]. 2018 [cited 2024 Oct 24];126(1):66–73. Available from: https://onlinelibrary.wiley.com/doi/abs/10.1111/eos.12394
- Auškalnis L, Akulauskas M, Jegelevičius D, Simonaitis T, Rutkūnas V. Error propagation from intraoral scanning to additive manufacturing of complete-arch dentate models: An in vitro study. Journal of Dentistry [Internet]. 2022 Jun 1 [cited 2022 Oct 5];121:104136. Available from: https://www.sciencedirect.com/science/article/pii/S0300571222001920
- Gomes ÉA, Tiossi R, Faria ACL, Rodrigues RCS, Ribeiro RF. Torque loss under mechanical cycling of long-span zirconia and titanium-cemented and screw-retained implant-supported CAD/CAM frameworks. Clin Oral Implants Res. 2014 Dec;25(12):1395–402.
- Alghazzawi TF. Advancements in CAD/CAM technology: Options for practical implementation. Journal of Prosthodontic Research [Internet]. 2016 Apr [cited 2023 Mar 18];60(2):72–84. Available from: https://linkinghub.elsevier.com/retrieve/pii/S1883195816000098
- Dawood A, Marti Marti B, Sauret-Jackson V, Darwood A. 3D printing in dentistry. Br Dent J. 2015 Dec;219(11):521–9.
- Jin G, Shin SH, Shim JS, Lee KW, Kim JE. Accuracy of 3D printed models and implant-analog positions according to the implant-analog–holder offset, inner structure, and printing layer thickness: an in-vitro study. Journal of Dentistry [Internet]. 2022 Oct 1 [cited 2024 Jul 25];125:104268. Available from: https://www.sciencedirect.com/science/article/pii/S0300571222003244
- Piedra-Cascón W, Krishnamurthy VR, Att W, Revilla-León M. 3D printing parameters, supporting structures, slicing, and post-processing procedures of vat-polymerization additive manufacturing technologies: A narrative review. J Dent. 2021 Jun;109:103630.
- Zhou Y, Wei W, Yan J, Liu W, Li N, Li H, et al. Microstructures and metal-ceramic bond properties of Co-Cr biomedical alloys fabricated by selective laser melting and casting. Materials Science and Engineering: A [Internet]. 2019 Jun [cited 2023 Sep 27];759:594–602. Available from: https://linkinghub.elsevier.com/retrieve/pii/S0921509319307178
- Revilla-León M, Ceballos L, Martínez-Klemm I, Özcan M. Discrepancy of complete-arch titanium frameworks manufactured using selective laser melting and electron beam melting additive manufacturing technologies. The Journal of Prosthetic Dentistry [Internet]. 2018 Dec 1 [cited 2023 Feb 6];120(6):942–7. Available from: https://www.sciencedirect.com/science/article/pii/S0022391318301847
- Revilla-León M, Ceballos L, Özcan M. Implant Prosthodontic Discrepancy of Complete-Arch Co-Cr Implant Frameworks Manufactured Through Selective Laser Melting Additive Manufacturing Technology Using a Coordinate Measuring Machine. Int J Oral Maxillofac Implants. 2019;34(3):698–707.
- Revilla-León M, Sánchez-Rubio JL, Pérez-López J, Rubenstein J, Özcan M. Discrepancy at the implant abutment-prosthesis interface of complete-arch cobalt-chromium implant frameworks fabricated by additive and subtractive technologies before and after ceramic veneering. J Prosthet Dent. 2021 May;125(5):795–803.
Revilla-León M, Pérez-López J, Barmak AB, Raigrodski AJ, Rubenstein J, Galluci GO. Implant-Abutment Discrepancy Before and After Acrylic Resin Veneering of Complete-Arch Titanium Frameworks Manufactured Using Milling and Electron Beam Melting Technologies. J Prosthodont. 2022 Mar;31(S1):88–96.
Souhaitez-vous plus d’informations sur les produits et solutions Zhermack Dental ?
Contactez-nous



 Depuis plus de 40 ans, Zhermack SpA est l’un des plus importants producteurs et distributeurs internationaux d’alginates, de gypse et de composés silicones pour le secteur dentaire. Elle a également développé des solutions pour les secteurs industriels et du bien-être.
Zhermack SpA - Via Bovazecchino, 100 - 45021 Badia Polesine (RO), Italy.
Depuis plus de 40 ans, Zhermack SpA est l’un des plus importants producteurs et distributeurs internationaux d’alginates, de gypse et de composés silicones pour le secteur dentaire. Elle a également développé des solutions pour les secteurs industriels et du bien-être.
Zhermack SpA - Via Bovazecchino, 100 - 45021 Badia Polesine (RO), Italy.


