18
Juin
Les différentes technologies d’impression 3D : la fabrication additive en dentisterie

Ces dernières années, les technologies de fabrication additive, communément appelées impression 3D – ou encore prototypage rapide, fabrication en couches, eManufacturing, fabrication de formes libres – ont trouvé une application croissante en dentisterie, contribuant à transformer profondément la pratique clinique et, surtout, la pratique en laboratoire.
La possibilité de produire des produits personnalisés, parfois à faible coût, avec une grande précision, dans des délais courts et sous n’importe quelle forme, a ouvert de nouvelles perspectives dans les différents secteurs dentaires (1).
Cependant, pour utiliser ces technologies de manière consciente, il est nécessaire de comprendre les différences techniques, le potentiel d’application et les limites.
L’Organisation internationale de normalisation a classé les différentes technologies additives en 7 catégories (2) :
Classification des technologies d’impression 3D
- Polymérisation en cuve (VAT-polymerization)
- Technologie d’extrusion de matériaux (material extrusion)
- Technologie de projection de matériaux (material jetting)
- Technologie de projection de liant (binder jetting)
- Fusion à base de poudre
- Laminage de feuilles
- Dépôt direct d’énergie
Les technologies ci-dessus peuvent également être classées en fonction de l’état physique dans lequel le matériau qu’elles utilisent est imprimé, qui peut être sous forme liquide, filamenteuse/pâteuse, de poudre ou de feuilles laminées solides (3).
Polymérisation en cuve : les technologies d’impression 3D les plus précises
Les technologies de polymérisation en cuve peuvent alors être divisées en (1,4) :
- Stéréolithographie (SLA)
- Traitement de la lumière directe (DLP)
- Affichage à cristaux liquides (LCD)
- Production continue d’interface liquide (CLIP)
La stéréolithographie (SLA) implique la photopolymérisation de résines liquides à l’aide d’un faisceau de lumière UV. Les résines photopolymères contiennent un photo-initiateur qui, une fois activé par la lumière UV, libère un catalyseur capable de démarrer la réaction de polymérisation.
En pratique, le photo-initiateur se divise en plusieurs particules qui réagissent avec les monomères (et/ou oligomères), les liant ensemble pour former des polymères (4). Cette technologie offre une haute résolution et des détails élevés, ce qui la rend particulièrement adaptée aux modèles dentaires, aux guides chirurgicaux et aux restaurations temporaires (5,6).
Une variante similaire, le DLP, utilise une source lumineuse différente (généralement un projecteur) pour polymériser des couches entières de résine en une seule exposition, réduisant ainsi encore les temps d’impression. Cette technologie utilise des micromiroirs spéciaux qui ont pour tâche d’orienter la réflexion de la lumière polymérisante afin de générer la forme de la couche prédéterminée par le logiciel de découpage (7,8).
L’écran LCD utilise plutôt un écran dont les pixels peuvent être ouverts ou fermés en fonction de la forme de la section à imprimer (9). Dans CLIP, la lumière UV traverse une fenêtre transparente sous laquelle se forme une fine couche de résine riche en oxygène qui ne polymérise pas, appelée « zone morte ». Au-dessus de cela, la résine sans oxygène commence à polymériser en suivant le modèle des sections transversales 2D projetées (1). Grâce à ces techniques, il est possible de réaliser des modèles, des gouttières en préparation d’une chirurgie guidée ainsi que des bases pour des prothèses totales amovibles (7,10,11).
Technologies de fabrication additive : FDM et systèmes laser SLS/SLM
La modélisation par dépôt de fil fondu (fused deposition modeling, FDM), en revanche, est l’une des technologies les plus accessibles, grâce au faible coût des imprimantes et des matériaux (12). Dans ce cas, un filament thermoplastique est fondu et déposé couche par couche jusqu’à ce que l’objet soit formé. Bien que la précision dimensionnelle soit inférieure à celle du SLA et du DLP, le FDM peut être utile pour produire des modèles de diagnostic ou pour des tests préliminaires (12).
Des technologies plus avancées, telles que le frittage sélectif par laser (selective laser sintering, SLS) et la fusion sélective par laser (selective laser melting, SLM), utilisent un laser de haute puissance pour fritter ou faire fondre des poudres de matériaux principalement métalliques (13,14).
Dans le domaine dentaire, le SLM est principalement utilisé pour la production d’armatures en chrome-cobalt pour prothèses fixes sur dents et implants ou pour composants d’implants (13,14). Ces systèmes permettent la production de géométries complexes, très résistantes et précises, telles que des géométries fraisées (15). Elles nécessitent cependant des compétences de conception spécifiques et un traitement thermique final de la pièce produite pour réduire les contraintes résiduelles générées par les gradients de température élevés atteints (16).
Applications cliniques de l’impression 3D en dentisterie
Les applications cliniques de l’impression 3D sont aujourd’hui nombreuses et en constante expansion. En prothèses, la capacité de produire des couronnes, des ponts et des structures implantaires personnalisées a réduit les temps de fabrication et augmenté la précision en ce qui concerne l’ajustement marginal (17).
En orthodontie, l’impression 3D est la base de la production de modèles d’aligneurs transparents et de dispositifs auxiliaires. En chirurgie buccale, les guides chirurgicaux améliorent la prévisibilité des interventions implantaires, tandis que les modèles anatomiques imprimés soutiennent la planification (18).
Cependant, l’intégration de l’impression 3D dans la pratique dentaire pose également certains défis. Il est essentiel que les professionnels acquièrent des compétences numériques avancées, non seulement dans l’utilisation des imprimantes, mais également dans les flux de travail de CAO et les logiciels de découpage.
De plus, il est nécessaire de prendre en compte l’investissement économique initial, les coûts des matériaux et la gestion des processus de post-durcissement, qui sont des éléments fondamentaux pour finaliser le flux de travail. Enfin, le cadre réglementaire dans le domaine médical requiert une attention particulière : les dispositifs imprimés en 3D doivent être conformes à la réglementation européenne MDR et, le cas échéant, être accompagnés du marquage CE (1).
En conclusion, l’impression 3D s’affirme comme l’une des technologies clés pour l’évolution de la dentisterie numérique, ouvrant la voie à une pratique clinique de plus en plus personnalisée, efficace et précise qui doit cependant toujours être suivie d’une formation adéquate pour tout le personnel dentaire.
Bibliographie :
1. Alammar A, Kois JC, Revilla-León M, Att W. Additive Manufacturing Technologies: Current Status and Future Perspectives. J Prosthodont. 2022 Mar;31(S1):4–12.
2. ISO/ASTM 52900:2015, Additive manufacturing — General principles — Terminology.
3. Kruth JP, Leu MC, Nakagawa T. Progress in Additive Manufacturing and Rapid Prototyping. CIRP Annals. 1998 Jan 1;47(2):525–40.
4. Revilla-León M, Özcan M. Additive Manufacturing Technologies Used for Processing Polymers: Current Status and Potential Application in Prosthetic Dentistry. J Prosthodont. 2019 Feb;28(2):146–58.
5. Alharbi N, Osman RB, Wismeijer D. Factors Influencing the Dimensional Accuracy of 3D-Printed Full-Coverage Dental Restorations Using Stereolithography Technology. Int J Prosthodont. 2016 Oct;29(5):503–10.
6. D’haese J, Van De Velde T, Elaut L, De Bruyn H. A Prospective Study on the Accuracy of Mucosally Supported Stereolithographic Surgical Guides in Fully Edentulous Maxillae: Mucosally Supported Stereolithographic Surgical Guides. Clin Implant Dent Rel Res. 2012 Apr;14(2):293–303.
7. Yoon HI, Hwang HJ, Ohkubo C, Han JS, Park EJ. Evaluation of the trueness and tissue surface adaptation of CAD-CAM mandibular denture bases manufactured using digital light processing. J Prosthet Dent. 2018 Dec;120(6):919–26.
8. Reich S, Berndt S, Kühne C, Herstell H. Accuracy of 3D-Printed Occlusal Devices of Different Volumes Using a Digital Light Processing Printer. Appl Science. 2022 Jan;12(3):1576.
9. Tseng CW, Lin WS, Sahrir CD, Lin WC. The impact of base design and restoration type on the resin consumption, trueness, and dimensional stability of dental casts additively manufactured from liquid crystal display 3D printers. J Prosthodont. n/a(n/a).
10. Kalberer N, Mehl A, Schimmel M, Müller F, Srinivasan M. CAD-CAM milled versus rapidly prototyped (3D-printed) complete dentures: An in vitro evaluation of trueness. J Prosthet Dent. 2019 Apr;121(4):637–43.
11. Grande F, Pavone L, Molinelli F, Mussano F, Srinivasan M, Catapano S. CAD-CAM complete digital dentures: An improved clinical and laboratory workflow. J Prosthet Dent. 2024 Dec 28;S0022-3913(24)00821-7.
12. Moby V, Dupagne L, Fouquet V, Attal JP, François P, Dursun E. Mechanical Properties of Fused Deposition Modeling of Polyetheretherketone (PEEK) and Interest for Dental Restorations: A Systematic Review. Materials (Basel). 2022 Sep 30;15(19):6801.
13. Li J, Chen C, Liao J, Liu L, Ye X, Lin S, et al. Bond strengths of porcelain to cobalt-chromium alloys made by casting, milling, and selective laser melting. J Prosthet Dent. 2017 Jul;118(1):69–75.
14. Revilla-León M, Ceballos L, Martínez-Klemm I, Özcan M. Discrepancy of complete-arch titanium frameworks manufactured using selective laser melting and electron beam melting additive manufacturing technologies. J Prosthet Dent. 2018 Dec 1;120(6):942–7.
15. Revilla-León M, Ceballos L, Özcan M. Implant Prosthodontic Discrepancy of Complete-Arch Co-Cr Implant Frameworks Manufactured Through Selective Laser Melting Additive Manufacturing Technology Using a Coordinate Measuring Machine. Int J Oral Maxillofac Implants. 2019;34(3):698–707.
16. Korkmaz ME, Gupta MK, Waqar S, Kuntoğlu M, Krolczyk GM, Maruda RW, et al. A short review on thermal treatments of Titanium & Nickel based alloys processed by selective laser melting. Journal of Materials Research and Technology. 2022 Jan 1;16:1090–101.
17. Revilla-León M, Sánchez-Rubio JL, Pérez-López J, Rubenstein J, Özcan M. Discrepancy at the implant abutment-prosthesis interface of complete-arch cobalt-chromium implant frameworks fabricated by additive and subtractive technologies before and after ceramic veneering. J Prosthet Dent. 2021 May;125(5):795–803.
18. D’haese R, Vrombaut T, Hommez G, De Bruyn H, Vandeweghe S. Accuracy of Guided Implant Surgery Using an Intraoral Scanner and Desktop 3D-Printed Tooth-Supported Guides. Int J Oral Maxillofac Implants. 2022 May;37(3):479–84.
Souhaitez-vous plus d’informations sur les produits et solutions Zhermack Dental?
Contactez-nous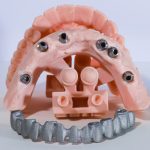


 Depuis plus de 40 ans, Zhermack SpA est l’un des plus importants producteurs et distributeurs internationaux d’alginates, de gypse et de composés silicones pour le secteur dentaire. Elle a également développé des solutions pour les secteurs industriels et du bien-être.
Zhermack SpA - Via Bovazecchino, 100 - 45021 Badia Polesine (RO), Italy.
Depuis plus de 40 ans, Zhermack SpA est l’un des plus importants producteurs et distributeurs internationaux d’alginates, de gypse et de composés silicones pour le secteur dentaire. Elle a également développé des solutions pour les secteurs industriels et du bien-être.
Zhermack SpA - Via Bovazecchino, 100 - 45021 Badia Polesine (RO), Italy.


