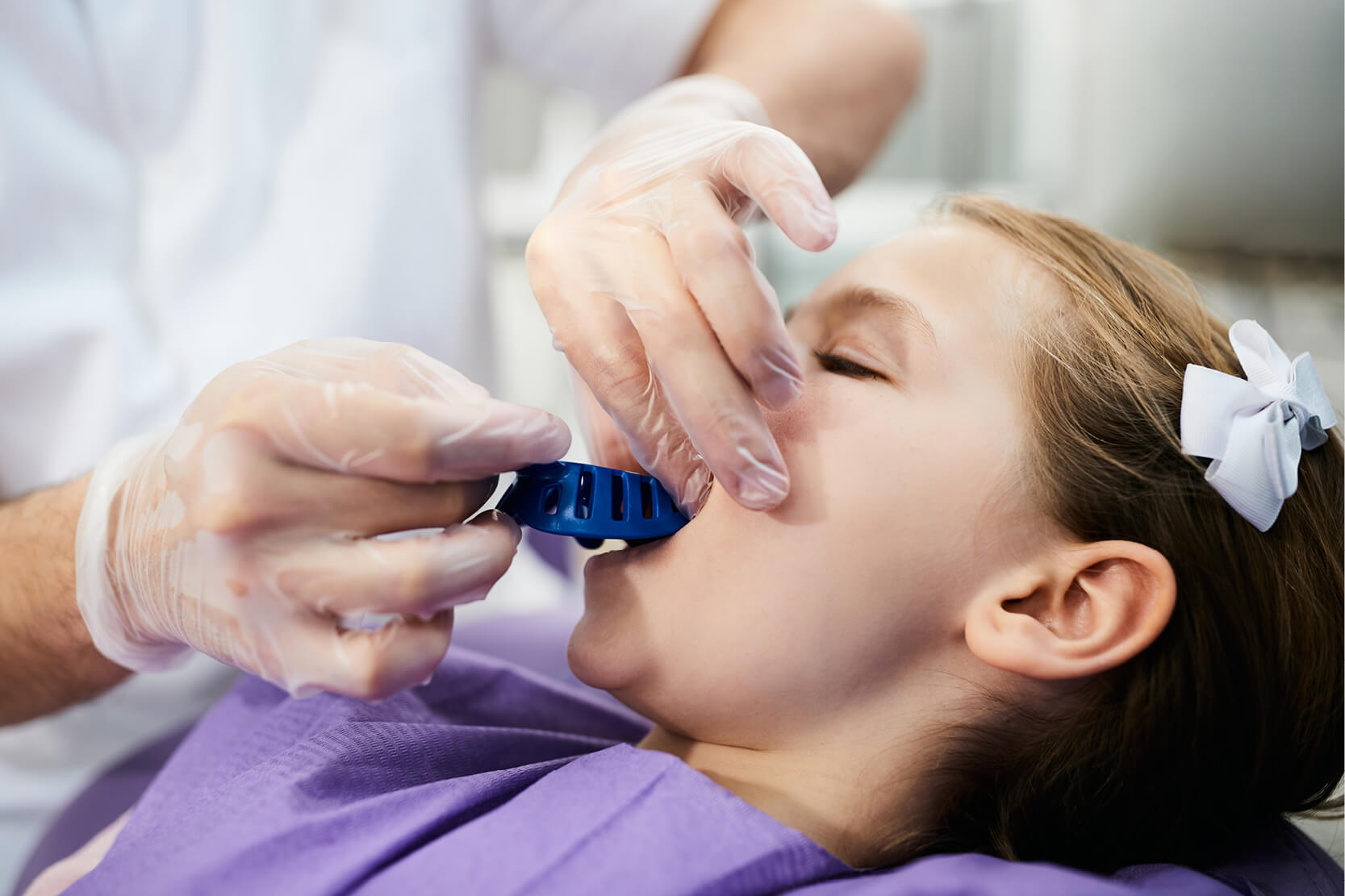
La prise d’empreinte chez l’adulte est généralement un acte de routine pour le dentiste expert. Dans la très grande majorité des cas, c’est une procédure qui n’engendre pas de stress pour l’opérateur ni pour le patient, sauf si ce dernier présente un réflexe nauséeux particulièrement prononcé. En effet, dans l’hypothèse la plus défavorable, en raison d’un défaut quelconque, l’empreinte devra être reprise.
Toutefois, quand c’est un enfant qui est assis sur le fauteuil, les choses changent radicalement. Commençons par le début: dans quels cas est-il nécessaire de prendre une empreinte chez un enfant?
Quand prendre une empreinte chez un enfant
Dans la très grande majorité des cas, la première nécessité de prendre une empreinte dentaire nait dans un contexte orthodontique. Il existe des cas dans lesquels l’orthodontiste peut intercepter une occlusion des molaires alors que l’enfant est encore très jeune, à quatre ans déjà (1) (2). La tendance actuelle est d’attendre au moins l’éruption complète des premières molaires définitives, qui se fait en moyenne vers l’âge de 6 ans. Il est donc conseillé d’attendre la phase de dentition mixte précoce (3).
L’empreinte en orthodontie peut être réalisée pour deux raisons: pour produire effectivement des appareils dentaires (fixes ou amovibles) et/ou à des fins de documentation médico-légale. Dans tous les cas, les empreintes sur lesquelles sont ensuite réalisés les modèles en plâtre devraient constituer une référence fixe au début et à la fin de tout traitement orthodontique.
Il existe toutefois de rares cas dans lesquels il est nécessaire de réaliser une empreinte chez des enfants plus jeunes.
Dans l’attente d’un traitement chirurgical, des enfants présentant une fente labio-palatine ont parfois besoin d’un obturateur palatin pouvant empêcher les régurgitations de nourriture par la cavité nasale. Il est ainsi nécessaire de réaliser une empreinte du petit palais du bébé, parfois quelques jours après la naissance (4).
Dans ces cas, les matériaux et les techniques varient significativement en fonction des cas et il est difficile d’identifier des protocoles normalisés.
En revanche, les enfants atteints de dysplasie ectodermique se présentent souvent avec un certain degré d’oligodontie voire avec une anodontie totale. Dans ces cas, une interception prothétique et orthodontique de la situation de manière à faciliter l’alimentation de l’enfant est efficace et, grâce à des vis à expansion sur les prothèses, elle permet de stimuler le bon développement des arcades en vue d’une future restauration (5) (6). Pour ces patients également, les matériaux et les techniques varient en fonction des cas.
Passons maintenant à un autre aspect: comment réaliser une empreinte chez un enfant?
Comment réaliser une empreinte chez un enfant
À l’exception de cas rares, comme les formes syndromiques et les malformations congénitales, la prise d’empreinte chez l’enfant est une procédure qui a fait l’objet de nombreuses études documentées. Comme toutes les procédures d’orthodontie invasive devant être réalisées chez l’enfant, la prise d’empreinte est une procédure qui doit être gérée, surtout chez certains patients, en accordant une attention particulière aux aspects psychologiques et comportementaux de l’enfant.
Comme le décrit l’AAPD (American Association of Pediatric Dentistry), il existe plusieurs facteurs prédictifs du comportement de l’enfant (7). Le dentiste doit savoir reconnaître l’état d’anxiété du jeune patient en évaluant ses peurs, en comprenant si ces contextes anxieux pourraient découler de situations désagréables ou douloureuses antérieures et en essayant de comprendre comment le patient pourrait réagir à un stimulus spécifique. Il est essentiel de parvenir à comprendre le patient d’un point de vue psychologique pour déterminer l’approche la plus adaptée. Un autre aspect à prendre en considération, s’agissant d’un jeune patient, concerne les parents: souvent, des parents qui accordent une faible attention à l’hygiène buccale ou qui ont des craintes quant au traitement orthodontique, projettent ces appréhensions sur leur enfant.
Si le jeune patient n’est pas collaboratif, il est souvent préférable de repousser le rendez-vous de manière à ne pas créer de traumatismes supplémentaires qui détérioreraient la collaboration lors des futurs rendez-vous. S’agissant spécifiquement de la procédure de prise d’empreinte, il existe plusieurs stratégies permettant de contrôler le niveau d’anxiété du patient ainsi que le réflexe nauséeux (8), qui est souvent la situation la plus difficile à gérer.
Différentes stratégies pour contrôler le niveau d’anxiété du jeune patient
Le réflexe nauséeux (gag reflex en anglais) empêche l’entrée de corps étrangers dans la trachée, le pharynx ou le larynx et régresse progressivement au cours des quatre premières années de vie. La prévalence d’un réflexe nauséeux prononcé entre quatre et douze ans est de 28,5 %. L’étiologie du réflexe nauséeux peut être somatique ou psychologique. Le réflexe peut être provoqué par des stimulus sensoriels (tactiles, auditifs, visuels et olfactifs). La stimulation tactile et olfactive qui survient pendant la prise d’empreinte peut facilement provoquer ce réflexe qui, s’il se prolonge, rend difficile, voire impossible, l’obtention d’une empreinte suffisamment précise. En effet, le réflexe nauséeux provoque des mouvements spasmodiques et non coordonnés du palais mou, des parois abdominales, des muscles intercostaux et du diaphragme.
Ce type de réaction peut être influencé par des états d’anxiété et des expériences négatives vécues lors d’un rendez-vous d’orthodontie. Au fil du temps, plusieurs stratégies ont été proposées pour limiter cette réaction: techniques de relaxation, désensibilisation systémique, approches pharmacologiques, anesthésie locale, sédation consciente, acuponcture voire hypnose.
Généralement, c’est la prise d’empreinte de l’arcade supérieure qui provoque le réflexe nauséeux. Le centre médullaire du réflexe nauséeux est partiellement contrôlé par le cortex cérébral à travers des réseaux de neurones: pour cette raison, ce réflexe peut être partiellement contrôlé par certaines techniques de distraction.
Au fil du temps, plusieurs techniques ont été étudiées: faire respirer l’enfant par le nez et égrener le temps avec les doigts ou demander à l’enfant de lever un bras ou une jambe et les maintenir levés pendant la durée de la procédure. Toutes ces techniques se sont avérées efficaces mais aucune n’a prouvé être meilleure que les autres. Ce qui importe, c’est d’arriver à distraire le jeune patient de la procédure qu’il subit.
Un autre élément intéressant est l’enchaînement (9). Alors que les adultes préfèrent généralement commencer par les procédures les plus désagréables ou douloureuses et finir par celles les moins désagréables ou douloureuses, pour les enfants, c’est l’opposé qui prévaut: il est préférable de commencer par les procédures légères puis passer à celles plus fastidieuses. Ainsi, chez l’enfant, il est conseillé de commencer par la prise d’empreinte de l’arcade inférieure.
Matériaux les plus adaptés pour la prise d’empreinte chez l’enfant
Passons maintenant aux matériaux les plus adaptés pour la prise d’empreinte chez l’enfant. Pour réduire le réflexe nauséeux et limiter le désagrément pendant la prise d’empreinte, il est préférable d’utiliser des matériaux fast et extra-fast, c’est-à-dire des matériaux qui permettent des temps en bouche très réduits. Chez l’enfant, ce sont ces types de matériaux qu’il faut privilégier.
Un autre aspect fondamental est l’arôme: il faut favoriser les matériaux aromatisés et qui ne vont pas exacerber le réflexe nauséeux en raison de leur odeur. Un autre élément à prendre en considération est que, à la différence de la prothèse fixe, il n’est pas nécessaire d’obtenir une empreinte précise et exacte car les dispositifs qui seront utilisés ne sont pas destinés à rester dans la bouche pendant plusieurs années mais uniquement pendant la durée du traitement. De plus, l’éventuel écart entre l’appareil et la surface de la dent pourra être comblé avec du ciment.
En gardant à l’esprit tous ces aspects, le matériau le plus utilisé pour l’empreinte orthodontique chez l’enfant est l’alginate (10). L’alginate est un matériau économique, avec des temps de durcissement rapides, habituellement coloré et avec un arôme agréable.
La prise d’empreinte chez l’enfant: un résumé
Pour résumer, la prise d’empreinte chez l’enfant nécessite quelques précautions.
Tout d’abord, il faut évaluer l’enfant du point de vue psychologique et comportemental. Il faut ensuite essayer de ne pas créer de situations anxiogènes, en se faisant aider de toute l’équipe. Dès que l’enfant est assis sur le fauteuil, il faudra l’informer des différentes étapes du traitement. Après avoir obtenu la collaboration de l’enfant, il faut commencer à le distraire en lui posant des questions ou en lui demandant de faire certains mouvements et commencer tout de suite à réaliser l’empreinte inférieure tout en continuant à le distraire.
L’élément fondamental pour la prise d’empreinte chez l’enfant, c’est le temps. Moins la procédure est longue, mieux c’est. Il faut aussi privilégier des matériaux fast et extra-fast. Le réflexe nauséeux étant également lié à des stimulus olfactifs, il faut privilégier des matériaux dont l’odeur sera agréable pour l’enfant. Une fois l’empreinte inférieure terminée, on passe à l’empreinte supérieure, toujours en continuant de distraire le patient et en le maintenant le plus possible en position verticale.
La solution Zhermack pour la prise d’empriente chez l’enfant
La solution Zhermack suggérée pour la prise d’empreinte chez l’enfant est Orthoprint. Orthoprint est un alginate extra-fast aromatisé à la vanille, recommandé pour l’orthodontie par 97 % des utilisateurs (11). Les caractéristiques distinctives qui rendent Orthoprint idéal pour la pédodontie et l’orthodontie sont le temps limité en bouche (raison pour laquelle il est bien toléré par les patients (11)), associé à l’arôme de vanille, qui le rend agréable pour les enfants (12) et l’élasticité élevée.
Bibliographie
(1) Woon, S. C., & Thiruvenkatachari, B. (2017). Early orthodontic treatment for Class III malocclusion: A systematic review and meta-analysis. American Journal of Orthodontics and Dentofacial Orthopedics, 151(1), 28-52.
(2) LINDNER, A. (1989). Longitudinal study on the effect of early interceptive treatment in 4‐year‐old children with unilateral cross‐bite. European Journal of Oral Sciences, 97(5), 432-438.
(3) Lippold, C., Stamm, T., Meyer, U., Végh, A., Moiseenko, T., & Danesh, G. (2013). Early treatment of posterior crossbite-a randomised clinical trial. Trials, 14(1), 1-10.
(4) Chandna, P., Adlakha, V. K., & Singh, N. (2011). Feeding obturator appliance for an infant with cleft lip and palate. Journal of Indian Society of Pedodontics and Preventive Dentistry, 29(1), 71.
(5) Tarjan, I., Gabris, K., & Rozsa, N. (2005). Early prosthetic treatment of patients with ectodermal dysplasia: a clinical report. The Journal of prosthetic dentistry, 93(5), 419-424.
(6) Ou-Yang, L. W., Li, T. Y., & Tsai, A. I. (2019). Early prosthodontic intervention on two three-year-old twin girls with ectodermal dysplasia. European journal of paediatric dentistry, 20(2), 139-142.
(7) https://www.aapd.org/globalassets/media/policies_guidelines/i_overview.pdf
(8) Dixit, U. B., & Moorthy, L. (2021). The use of interactive distraction technique to manage gagging during impression taking in children: a single-blind, randomised controlled trial. European Archives of Paediatric Dentistry, 22(2), 219-225.
(9) Kaakko, T., Horn, M. T., Weinstein, P., Kaufman, E., Leggott, P., & Coldwell, S. E. (2003). The influence of sequence of impressions on children’s anxiety and discomfort. Pediatric dentistry, 25(4), 357-364.
(10) Staley, R. N., & Reske, N. T. (2011). Essentials of orthodontics: diagnosis and treatment. John Wiley & Sons.
(11) * Enquête Key-Stone Italia, 2019
(12) Enquête Zhermack Italie et Allemagne, 2019
Voulez-vous plus d'informations sur les produits et solutions Zhermack Dental?
Contactez-nous


 Depuis plus de 40 ans, Zhermack SpA est l’un des plus importants producteurs et distributeurs internationaux d’alginates, de gypse et de composés silicones pour le secteur dentaire. Elle a également développé des solutions pour les secteurs industriels et du bien-être.
Zhermack SpA - Via Bovazecchino, 100 - 45021 Badia Polesine (RO), Italy.
Depuis plus de 40 ans, Zhermack SpA est l’un des plus importants producteurs et distributeurs internationaux d’alginates, de gypse et de composés silicones pour le secteur dentaire. Elle a également développé des solutions pour les secteurs industriels et du bien-être.
Zhermack SpA - Via Bovazecchino, 100 - 45021 Badia Polesine (RO), Italy.


