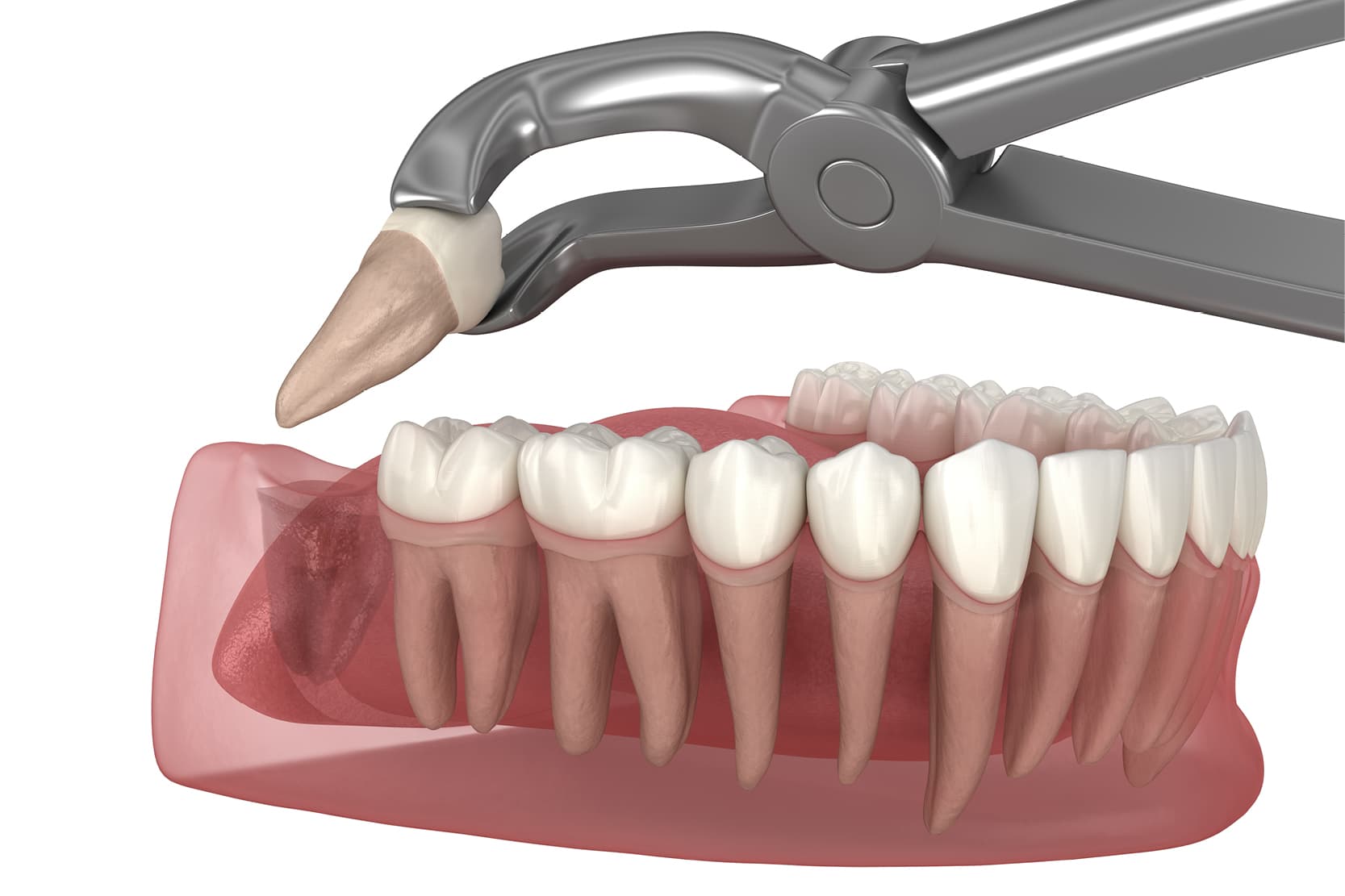
La perdita di denti, dovuta a trauma, anomalie di sviluppo o condizioni patologiche, è un problema estremamente diffuso che interessa individui di tutte le età.
I metodi tradizionali di sostituzione dei denti, come protesi su denti naturali o protesi implantare, offrono soluzioni funzionali, ma ciascuno di essi presenta limitazioni intrinseche.
In questo contesto, l’autotrapianto di denti si è evoluto come una promettente alternativa, con il potenziale di preservare l’architettura e la funzionalità.
La tecnica implica il trasferimento di un dente donatore, spesso un terzo molare o un premolare, per sostituire un dente mancante o danneggiato.
La tecnica di autotrapianto dentale
Il processo di autotrapianto di denti prevede tipicamente diverse fasi, tra cui:
- l’estrazione del dente;
- la preparazione del sito;
- il trapianto del dente;
- la cura post-operatoria (1).
Il dente donatore, spesso un terzo molare o un premolare, viene estratto cercando di preservare il legamento parodontale, che gioca un ruolo cruciale nella rivascolarizzazione e nell’integrazione nel sito ricevente (2).
Una volta estratto, il dente viene posizionato con attenzione nel sito ricevente preparato, che di solito corrisponde all’alveolo post-estrattivo di un dente perso. Successivamente, il dente viene splintato ai denti vicini per stabilizzarlo durante il processo di guarigione.
Due aspetti fondamentali: tempismo e preparazione
Un aspetto essenziale della procedura è il tempismo del trapianto. I risultati di successo sono più probabili quando il dente donatore viene trapiantato subito dopo l’estrazione, poiché un tempo extraorale prolungato può comportare complicazioni come il riassorbimento radicolare (3).
Alcuni studi suggeriscono che il trapianto debba avvenire entro 15-20 minuti dall’estrazione per ridurre al minimo i danni al legamento parodontale (4).
Oltre al tempismo della procedura, la preparazione del sito è fondamentale per il successo. Il sito ricevente deve essere preparato con attenzione per garantire che il dente donatore si adatti correttamente e che le superfici radicolari siano libere da contaminazioni (5).
Possono essere utilizzate diverse tecniche, tra cui l’uso di soluzione salina o fattori di crescita specializzati, per favorire la guarigione e ridurre il rischio di complicazioni.
Autotrapianto dentale: fattori che influenzano il successo
Il successo dell’autotrapianto di denti è influenzato da una serie di fattori, che spaziano dalle caratteristiche specifiche del paziente alle variabili chirurgiche.
Una revisione della letteratura ha evidenziato diversi fattori di successo, tra cui l’età del paziente, il tipo di dente trapiantato, la qualità del legamento parodontale e la tecnica chirurgica utilizzata.
1) Età del paziente
L’età è uno dei fattori più significativi che influenzano il successo dell’autotrapianto di denti.
I pazienti più giovani, in particolare quelli tra i 10 e i 25 anni, tendono ad avere tassi di successo più elevati grazie alla maggiore capacità di sviluppo della radice e alla robusta capacità di guarigione dei loro tessuti parodontali (6).
Al contrario, i pazienti più anziani possono avere tassi di successo inferiori a causa della ridotta vitalità del legamento parodontale e di processi di guarigione più lenti (7).
2) Tipo di dente
Il tipo di dente trapiantato gioca anch’esso un ruolo nel successo della procedura.
I terzi molari (denti del giudizio) sono i denti donatori più comunemente utilizzati, poiché vengono spesso estratti per motivi ortodontici e sono adatti al trapianto.
Tuttavia, alcuni studi indicano che il tasso di successo può variare in base al tipo di dente.
Ad esempio, i premolari hanno un tasso di successo maggiore rispetto ai molari, grazie alla loro minore superficie radicolare e alla migliore adattabilità al sito ricevente (3).
3) Condizione del legamento parodontale (PDL)
La condizione del legamento parodontale è un altro fattore cruciale.
Il legamento parodontale gioca un ruolo fondamentale nella rivascolarizzazione e nel riattaccamento del dente all’osso alveolare. I danni al PDL durante l’estrazione del dente o il prolungato tempo extraorale possono compromettere il successo del trapianto (2).
Gli studi suggeriscono che i denti con un PDL intatto e sano abbiano tassi di sopravvivenza più elevati dopo il trapianto rispetto a quelli con PDL danneggiato o necrotico (5).
4) Tecnica chirurgica e cura post-operatoria
Una tecnica chirurgica corretta è fondamentale per il successo dell’autotrapianto di denti.
Garantire un trauma minimo al legamento parodontale, una corretta posizione del dente donatore e un’efficace solidarizzazione per mezzo di uno splintaggio sono passi essenziali per ottenere risultati positivi (1).
La cura post-operatoria, che include l’uso di antibiotici, la gestione del dolore e visite di controllo regolari, è altrettanto cruciale per prevenire complicazioni come infezioni, riassorbimento radicolare o perdita del dente (4).
Complicanze dell’autotrapianto dentale
Pur avendo un alto tasso di successo in molti casi, l’autotrapianto di denti può comportare alcune complicazioni.
I problemi più comuni includono:
- riassorbimento radicolare;
- infezioni;
- anchilosi.
Il riassorbimento radicolare è una preoccupazione significativa dopo il trapianto e può portare alla perdita del dente (7). L’identificazione precoce del riassorbimento radicolare e la gestione appropriata, come il monitoraggio tramite immagini radiografiche, sono cruciali per prevenire complicazioni a lungo termine.
L’anchilosi è un’altra complicazione potenziale, soprattutto quando vi è un danno eccessivo al legamento parodontale o se il dente non viene posizionato correttamente nel sito ricevente.
Le possibilità future
I recenti progressi nella medicina rigenerativa e nell’ingegneria dei tessutioffrono promettenti opportunità per migliorare i risultati dell’autotrapianto di denti.
Tecniche come l’uso di cellule staminali e di scaffold biomateriali perla rigenerazione del legamento parodontale potrebbero migliorare la guarigione e la rivascolarizzazione dei denti trapiantati (3).
Inoltre, lo sviluppo di tecniche avanzate di imaging per la pianificazione pre-operatoria e il monitoraggio post-operatorio potrebbero permettere interventi chirurgici più precisi, portando a risultati migliori nel lungo periodo.
In conclusione, l’autotrapianto di denti risulta una tecnica promettente e interessante, soprattutto nei pazienti giovani con denti donatori sani.
Il successo della procedura dipende da vari fattori, tra cui l’età del paziente, il tipo di dente, la salute del PDL e la tecnica chirurgica. Nonostante le potenziali complicazioni come il riassorbimento radicolare e l’anchilosi, con una gestione adeguata, l’autotrapianto può essere un’alternativa valida alle opzioni protesiche convenzionali.
Ulteriori ricerche su approcci rigenerativi e avanzamenti chirurgici continueranno probabilmente a migliorare i tassi di successo e gli esiti clinici di questa procedura.
Bibliografia
- Li, X., Zhang, H., & Yang, Z. (2021). Surgical techniques and outcomes of teeth autotransplantation: A 5-year follow-up study. International Journal of Oral and Maxillofacial Surgery, 50(9), 1124-1130. https://doi.org/10.1016/j.ijom.2021.04.005
- Lindh, C., & Petersson, A. (2018). The role of the periodontal ligament in the success of tooth transplantation. Journal of Periodontology, 89(1), 112-119.
- Wu, Y., Chen, J., Xie, F., Liu, H., Niu, G., & Zhou, L. (2019). Autotransplantation of mature impacted tooth to a fresh molar socket using a 3D replica and guided bone regeneration: two years retrospective case series. BMC Oral Health, 19, 1-8.
- Galler, K. M., & Dohle, E. (2020). Postoperative care and complications following teeth autotransplantation: A clinical guide. Clinical Oral Investigations, 24(2), 447-457. https://doi.org/10.1007/s00784-019-03127-6
- Alhaddad, S., Moghaddam, M. A., & Shahnazari, M. (2020). Success factors in teeth autotransplantation: A systematic review. Journal of Oral and Maxillofacial Surgery, 78(8), 1523-1534. https://doi.org/10.1016/j.joms.2020.04.033
- Kokich, V. G. (2015). Autotransplantation of teeth: Indications, technique, and prognosis. Journal of Clinical Orthodontics, 49(5), 302-309. https://doi.org/10.2319/0514-348
- Bjerklin, K., & Nilsson, J. (2016). Autotransplantation of teeth: A retrospective study of 200 cases. European Journal of Orthodontics, 38(3), 288-295. https://doi.org/10.1093/ejo/cjw057
Vuoi maggiori informazioni sui prodotti e le soluzioni Dental di Zhermack?
Contattaci

 Zhermack SpA è da oltre 40 anni tra i maggiori produttori e distributori internazionali di alginati, gessi e composti siliconici per il settore dentale, oltre a tutta la gamma di prodotti destinati a diversi settori industriali e al mondo del benessere.
Zhermack SpA è da oltre 40 anni tra i maggiori produttori e distributori internazionali di alginati, gessi e composti siliconici per il settore dentale, oltre a tutta la gamma di prodotti destinati a diversi settori industriali e al mondo del benessere.



