L’implantation de prothèses nécessite de sélectionner, fabriquer, positionner et reconstruire une ou plusieurs dents manquantes et leurs structures associées au moyen d’implants dentaires. (1) Plus spécifiquement, la fabrication d’une prothèse fixe sur un implant dentaire simple est appelée « couronne sur implant ». (1)
En cas d’absence de la dent, la couronne sur implant est un type de reconstruction par prothèse de plus en plus souvent utilisé. (2)
Actuellement, le remplacement d’une dent manquante peut être considéré comme une indication classique pour la réalisation d’une prothèse fixe sur implant simple. (3,4) Bien que des complications puissent apparaître, la littérature a montré que le pourcentage de ces prothèses qui durent dans le temps (5-10 ans) est élevé. (5-7)
Procédure clinique conventionnelle
Les étapes cliniques de la fabrication d’une prothèse fixe sur implant simple, qu’elle soit soudée ou vissée, peuvent varier en fonction du cas clinique et du type de reconstruction par prothèse envisagé. (8)
Nous décrirons ci-après la procédure conventionnelle, en évitant de mentionner d’éventuelles techniques alternatives.
Voyons maintenant les étapes cliniques conventionnelles pour la fabrication d’une prothèse fixe sur implant simple.
Exposition chirurgicale et vis de guérison
Après avoir respecté les temps appropriés d’ostéointégration, en fonction également des zones anatomiques concernées, il faudra procéder à l’exposition chirurgicale de l’émergence de l’implant.
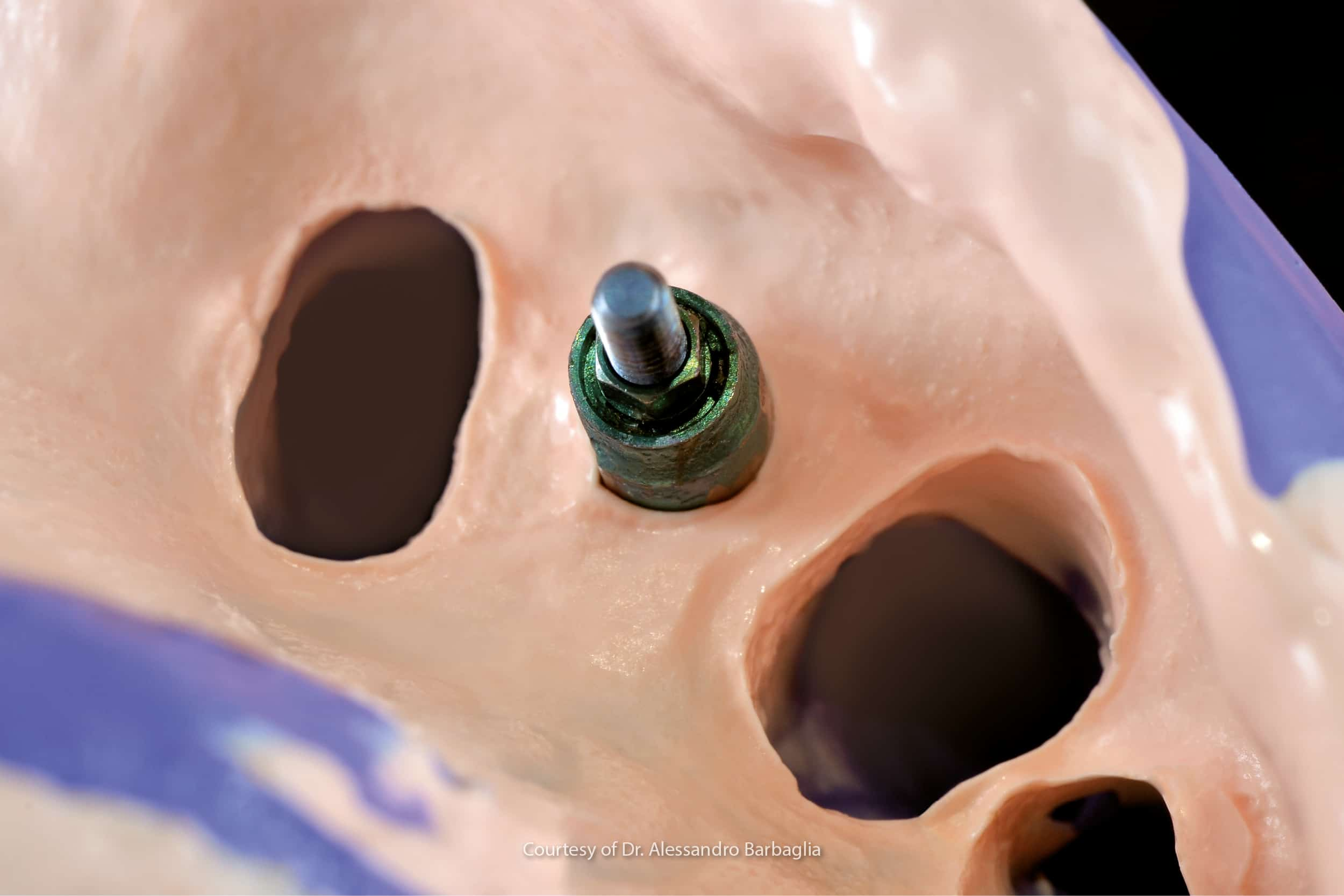
Après avoir créé un accès à l’émergence de l’implant, la vis de protection des connexions implantaires sera retirée et remplacée par une vis de guérison de diamètre et de hauteur spécifiques au cas clinique.
La vis de guérison favorisera la guérison des tissus mous en créant un tunnel muqueux entre la connexion implantaire et la cavité buccale à proprement parler, ce qui simplifie l’étape ultérieure de reconstruction par prothèse.
Cette procédure n’est pas applicable quand :
- l’approche chirurgicale est « à une seule étape », c’est-à-dire quand la vis de guérison est insérée au moment où l’implant est positionné (9) ;
- l’implant positionné n’est pas « bone level », c’est-à-dire avec la tête de l’implant au niveau de l’excroissance osseuse, mais « tissue level », c’est-à-dire qu’il présente un collet lisse entre les muqueuses qui permet une adaptation des tissus en même temps que l’ostéointégration. (10)
Ce n’est qu’après avoir attendu le temps nécessaire pour la guérison complète et la maturation des tissus péri-implantaires, qui peut être influencé par le type de chirurgie, le type de vis de guérison et la quantité de gencive kératinisée (11), qu’il est possible de passer à la phase d’empreinte, fondamentale.
Phase d’empreinte analogique ou numérique
Cette procédure peut être exécutée avec des techniques analogiques, en utilisant divers types de matériaux (dont les polyvinylsiloxanes et les polyéthers) et diverses techniques (dont les techniques par déchirement, ou « closed tray » et pick-up, ou « open tray »). (12,13) En alternative, avec un flux de travail numérique, il est possible d’opter pour une numérisation intraorale. (14)
Que ce soit avec une technique numérique ou analogique, l’analogue de l’implant est positionné au niveau de la connexion de pick-up et en continuité avec le « scan body ». On obtient ainsi un modèle en positif avec, à l’intérieur, la position spatiale de l’implant en trois dimensions. (15)
Elle est très importante car le technicien se basera sur cette position pour réaliser la reconstruction future. Il est donc fondamental de faire très attention à toutes les étapes de la prise d’empreinte afin de ne pas compromettre le résultat final.
Vous souhaitez plus d’informations ?
Lisez l’article approfondi dédié à la comparaison entre empreintes analogiques et numériques
Selon le cas clinique et le type de prothèse prescrit par le dentiste (cimentée, vissée, etc.), des phases intermédiaires peuvent être nécessaires avant la livraison du produit final.
Aspects fondamentaux à contrôler
Lors des différents essais, de nombreux aspects pouvant compromettre la réussite du traitement de reconstruction doivent être contrôlés :
- le bon couplage des connexions (également au moyen d’une radiographie de contrôle) (16) ;
- le bon rapport occlusal avec l’antagoniste, avec une intercuspidation maximale, pendant les mouvements de disclusion en latéral, en saillie et en retrait ;
- la bonne adaptation des contacts interproximaux (17,18) à vérifier avec un fil interdentaire.
Ces contrôles effectués, la couronne pourra être définitivement livrée au patient et un suivi périodique sera mis en place.
Hydrorise System est la gamme complète de silicones par addition de Zhermack pour la prise d’empreinte sur implants et sur moignons naturels, conçue pour les professionnels qui recherchent des solutions hautement performantes.
Bibliographie
- The Glossary of Prosthodontic Terms: Ninth Edition. J Prosthet Dent 2017;117: e1-e105 n.d.
- Behneke N, Schramm-Scherer B, Behneke G, Schmitz R. Zur Differentialindikation bei Einzelzahnverlust—Einzelzahnspätimplantat oder Adhäsivbrücke. Z Zahnärztl Implantol 1988;4:135–138.
- Alkbretsson T, Dahl E, Enbom L, Engevall S, Engquist B, Eriksson AR, et al. Osseointegrated oral implants. A Swedish multicenter study of 8139 consecutively inserted Nobelpharma implants. J Periodontol 1988;59:287–296.
- Apse P, Zarb GA, Schmitt A, Lewis DW. The longitudinal effectiveness of osseointegrated dental implants. The Toronto study: Peri-implant mucosal response. Int J Periodont Rest Dent 1991;11:95–108.
- Jung, R. E., Pjetursson, B. E., Glauser, R., Zembic, A., Zwahlen, M., & Lang, N. P. (2008). A systematic review of the 5‐year survival and complication rates of implant‐supported single crowns. Clinical oral implants research, 19(2), 119-130.
- Hjalmarsson, L., Gheisarifar, M., & Jemt, T. (2016). A systematic review of survival of single implants as presented in longitudinal studies with a follow-up of at least 10 years. Eur J Oral Implantol, 9(Suppl 1), S155-62.
- Tey, V. H., Phillips, R., & Tan, K. (2017). Five‐year retrospective study on success, survival and incidence of complications of single crowns supported by dental implants. Clinical oral implants research, 28(5), 620-625.
- Lops, D., Bruna, E., & Fabianelli, A. (2014). La protesi implantare. Dental Cadmos, 6(82), 386. n.d.
- Assaf, M., & Alaa’Z, A. G. (2014). Screw-retained crown restorations of single implants: A step-by-step clinical guide. European journal of dentistry, 8(04), 563-570.
- Fernández-Formoso N, Rilo B, Mora MJ, Martínez-Silva I, Díaz-Afonso AM. Radiographic evaluation of marginal bone maintenance around tissue level implant and bone level implant: a randomised controlled trial. A 1-year follow-up. Journal of Oral Rehabilitation 2012;39:830–7. https://doi.org/10.1111/j.1365-2842.2012.02343.x.
- Mattheos, N., Vergoullis, I., Janda, M., & Miseli, A. (2021). The implant supracrestal complex and its significance for long-term successful clinical outcomes. The International journal of prosthodontics, 34(1), 88-100.
- https://magazine.zhermack.com/studio/implantologia-impronta-pick-up-e-impronta-a-strappo/
- Chee, W., & Jivraj, S. (2006). Impression techniques for implant dentistry. British dental journal, 201(7), 429-432.
- Marques, S., Ribeiro, P., Falcão, C., Lemos, B. F., Ríos-Carrasco, B., Ríos-Santos, J. V., & Herrero-Climent, M. (2021). Digital impressions in implant dentistry: A literature review. International journal of environmental research and public health, 18(3), 1020.
- Mühlemann, S., Greter, E. A., Park, J. M., Hämmerle, C. H., & Thoma, D. S. (2018). Precision of digital implant models compared to conventional implant models for posterior single implant crowns: A within‐subject comparison. Clinical oral implants research, 29(9), 931-936.
- Papavassiliou, H., Kourtis, S., Katerelou, J., & Chronopoulos, V. (2010). Radiographical evaluation of the gap at the implant‐abutment interface. Journal of Esthetic and Restorative Dentistry, 22(4), 235-250.
- Boyarsky, H. P., Loos, L. G., & Leknius, C. (1999). Occlusal refinement of mounted casts before crown fabrication to decrease clinical time required to adjust occlusion. The Journal of prosthetic dentistry, 82(5), 591-594.
- Hellsing, G. (1988). Occlusal adjustment and occlusal stability. The Journal of prosthetic dentistry, 59(6), 696-702.
Vous souhaitez plus d'informations sur les produits et solutions Zhermack Dental ?
Contactez-nous

 Depuis plus de 40 ans, Zhermack SpA est l’un des plus importants producteurs et distributeurs internationaux d’alginates, de gypse et de composés silicones pour le secteur dentaire. Elle a également développé des solutions pour les secteurs industriels et du bien-être.
Zhermack SpA - Via Bovazecchino, 100 - 45021 Badia Polesine (RO), Italy.
Depuis plus de 40 ans, Zhermack SpA est l’un des plus importants producteurs et distributeurs internationaux d’alginates, de gypse et de composés silicones pour le secteur dentaire. Elle a également développé des solutions pour les secteurs industriels et du bien-être.
Zhermack SpA - Via Bovazecchino, 100 - 45021 Badia Polesine (RO), Italy.


