La protesi mobile totale è un trattamento estremamente complesso e singolare per via delle differenze anatomiche e funzionali esistenti tra i pazienti completamente edentuli (1–3). Per questo motivo, questa tipologia di riabilitazione rappresenta sempre una grande sfida, sia per il clinico che per l’odontotecnico (4,5).
La comprensione e la capacità di dialogo con il paziente sono essenziali affinché il team abbia successo (2), ma risulta cruciale anche il rapporto tra clinico e tecnico, come loro si interfacciano e comunicano, al fine di realizzare una protesi con cui il paziente possa trovarsi bene (4,6).
Come già approfondito nell’articolo “Procedure cliniche per la realizzazione di protesi mobile”, la tecnica lineare convenzionale (7) prevede 9 fasi totali (di cui 5 cliniche e 4 tecniche):
- prima visita del paziente edentulo e impronte preliminari in alginato delle arcate;
- sviluppo dei modelli preliminari in gesso e costruzione dei portaimpronta individuali;
- impronte secondarie funzionali;
- sviluppo dei modelli maestri e costruzione della placca base di registrazione dei valli di occlusione;
- registrazione della verticentrica;
- montaggio in articolatore dei modelli con i valli, scelta e montaggio degli elementi frontali e dei diatorici;
- prova estetica, fonetica e funzionale e consenso del paziente;
- finalizzazione delle protesi in laboratorio;
- consegna della protesi al paziente previo controllo dell’adattamento tissutale.
Modelli preliminari in gesso e portaimpronta individuali
Andando ad analizzare il lavoro dell’odontotecnico, la prima fase risulta quella della realizzazione dei modelli preliminari in gesso e della costruzione dei portaimpronta individuali.
Si colano dunque le impronte primarie in alginato con un gesso di tipo 3, si squadrano, si rifiniscono i modelli e li si analizza attentamente per verificare l’effettiva riproduzione di tutta la superficie disponibile per supportare il carico delle future protesi.
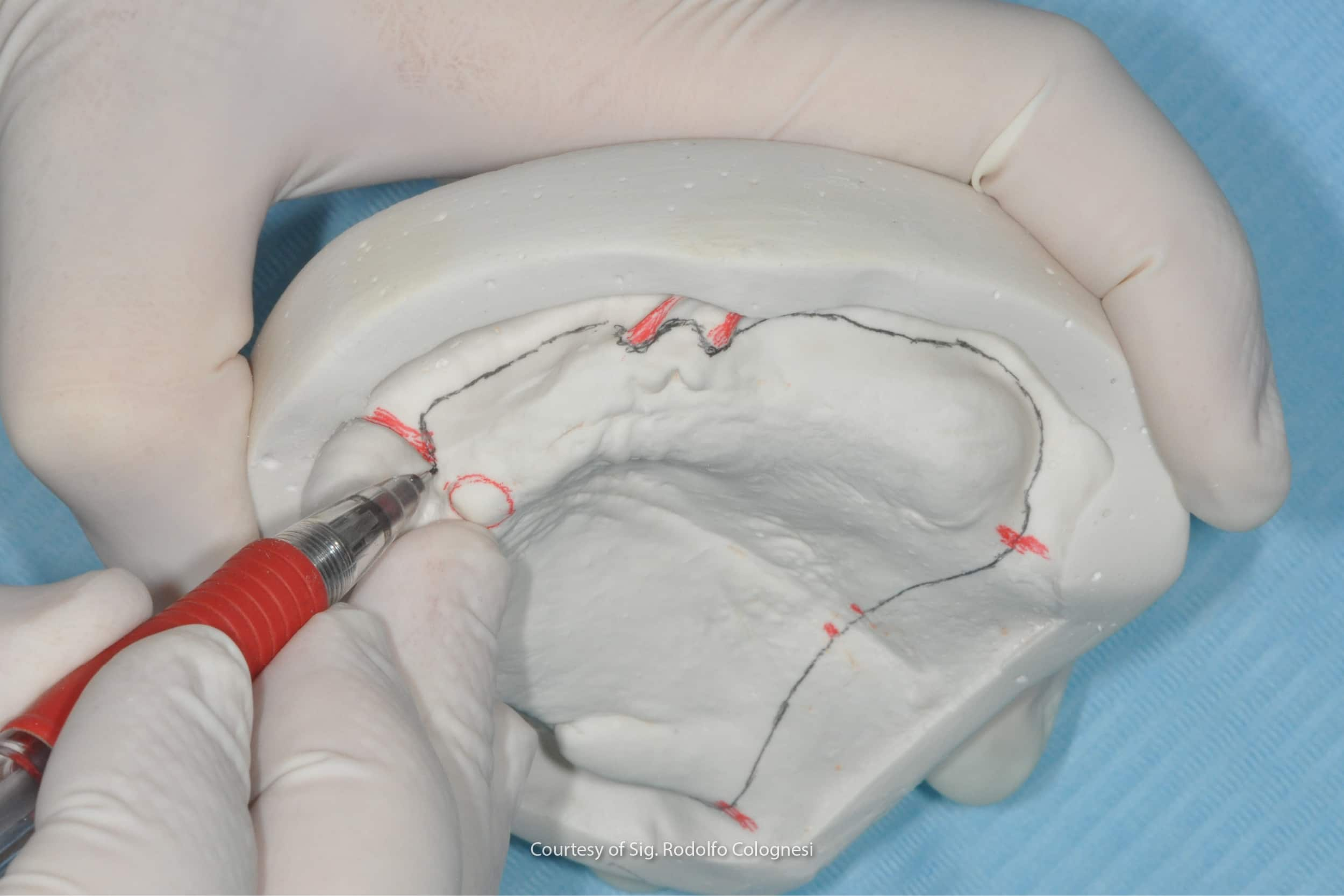
Si passa, quindi, alla fase di disegno dei limiti dei portaimpronta individuali sui modelli, ponendo attenzione sia ai riferimenti anatomici che alla dinamica muscolare presente durante la funzione (8).
Dopodiché, con della cera si andranno a scaricare le aree di sottosquadro, per passare poi alla fase vera e propria di costruzione dei portaimpronta individuali. A seconda della tecnica e del materiale che il clinico userà per l’impronta secondaria, l’odontotecnico potrà andare a costruire portaimpronta direttamente aderenti al modello oppure spaziati, previa apposizione di un foglio di cera sul modello (7).
In questo secondo caso il tecnico dovrà anche prevedere la realizzazione di stop tissutali nei portaimpronta e potrà anche decidere in quali aree scaricare la cera, considerando la pressione che si vorrà generare con i portaimpronta individuali sui tessuti del paziente.
La costruzione dei portaimpronta prevede poi l’applicazione di un isolante della resina-gesso sui modelli, la stesura e il ritaglio, secondo il disegno fatto sul modello, di un foglio di resina auto o fotopolimerizzabile.
Successivamente il tecnico rifinirà le basi, riducendo gli spessori dei bordi del portaimpronta nelle aree dove ritiene necessario, ed applicherà il manico e gli appoggi in modo tale da non interferire con l’attività muscolare che verrà registrata nella fase delle impronte definitive.
Modelli maestri e placche di registrazione e dei valli
La seconda fase tecnica ha luogo dopo il ricevimento delle impronte funzionali. Questa prevede la realizzazione dei modelli maestri e la costruzione delle placche di registrazione e dei valli.
Le impronte definitive vengono sviluppate previo boxaggio, mediante cera oppure usando altri materiali, come un box in alluminio ed un alginato (9).
Si colano quindi le impronte con gesso di tipo 4, un gesso extraduro adatto per colare modelli master, si squadrano, rendendo la base dei modelli parallela alla superficie occlusale delle creste e si rifiniscono i modelli, per passare poi alla costruzione delle placche base in resine auto-fotopolimerizzabili con i valli in cera.
Al fine di delimitare l’area del postdam delle future protesi, il tecnico potrà inoltre creare una depressione nel gesso, al fine di aumentare la presenza attiva del sigillo in quell’area della protesi, oltre che a livello dei margini periferici.
Il tecnico andrà perciò a ritagliare la resina morbida, anche qui auto o fotopolimerizzabile, che andrà a costituire la base dei valli occlusali. Sopra le basi, i valli si realizzano arrotolando un foglio di cera scaldata, fino ad ottenere una forma quadrangolare dello spessore di 6 mm sul settore anteriore e 10 mm nel settore posteriore (per entrambe le arcate).
Si aggiunga che l’altezza dei valli dalla parte più alta/profonda della flangia vestibolare al piano occlusale dev’essere di 22 mm per quello superiore e di 18 mm per quello inferiore (7). Il piano occlusale di ognuno dovrà essere parallelo al piano orizzontale della base del modello squadrato, parallelo, a sua volta, alla cresta alveolare.
Rimontaggio dei modelli in articolatore e montaggio dei denti sui valli
Dopo aver dato al clinico i valli e dopo averli ricevuti in seguito alle prove, sarà necessario rimontare in articolatore i modelli con la nuova dimensione verticale e la nuova relazione centrica stabilita clinicamente.
Effettuato il rimontaggio dei modelli in articolatore, quindi, il tecnico procederà al montaggio dei denti sui valli, partendo dagli anteriori e seguendo i segni impressi nel vallo dal clinico per il posizionamento estetico. Qui il tecnico dovrà rispettare quelli che sono i convenzionali rapporti di overbite e overjet tra denti frontali anteriori superiori ed inferiori (10,11).
Sarà poi importante nel posizionamento dei diatorici verificare che la loro posizione e angolazione sia congruente con l’andamento delle creste alveolari, al fine di favorire la stabilità della protesi in fase masticatoria dinamica (12,13).
In alcuni casi, dal momento che il riassorbimento osseo nel paziente edentulo può determinare un’importante incongruenza tra i mascellari, il tecnico, in accordo con il clinico, può anche decidere per un montaggio crociato posteriore (12,13).
Produzione della protesi totale
Terminata poi la fase di valutazione clinica del montaggio denti e ottenuto il consenso del paziente, potrà essere eseguita la fase di produzione della protesi totale.
Qualora venga scelta la via analogica, le tecniche tradizionali prevedono la messa in muffola della protesi e la polimerizzazione a caldo o a freddo della resina rosa per il corpo protesico (14).
Qualora invece si voglia procedere con le nuove tecnologie digitali per evitare la contrazione da polimerizzazione, il tecnico può decidere di scansionare le placche di registrazione coi denti ottenendo un file STL e poi andare a produrre mediante la fresatura le basi protesiche (15,16).
Conclusioni
In sintesi, la progettazione e realizzazione di una protesi mobile totale rappresenta un intricato processo collaborativo tra il clinico e l’odontotecnico.
Le nove fasi coinvolte pongono l’accento sull’importanza della precisione anatomo-funzionale e della comunicazione continua tra i professionisti. Ogni passo richiede una meticolosa attenzione ai dettagli e l’esperienza in questi casi gioca spesso un ruolo fondamentale.
L’uso di tecnologie digitali emergenti offre nuove prospettive, ma ad oggi gli approcci analogici risultano ancora il gold standard per il paziente edentulo.
In definitiva, la riuscita di questo complesso processo si basa sull’abilità e sulla collaborazione sinergica tra clinico e odontotecnico per fornire al paziente una soluzione protesica ottimale.
Zhermack offre una varietà di prodotti ad alte prestazioni per la creazione di modelli in gesso. La gamma Elite Dental Stones comprende gessi con bassa espansione fino a 48 ore, progettati per rispondere alle diverse necessità degli odontotecnici, sia nell’ambito della protesi fissa che in quella rimovibile.
Grazie alle opzioni di gessi di tipo 3 e tipo 4, Elite Dental Stones fornisce soluzioni specifiche per la realizzazione di modelli antagonisti, diagnostici e maestri, offrendo un supporto completo per le varie fasi del processo odontotecnico.
Bibliografia
1. Maniewicz S, Imamura Y, El Osta N, Srinivasan M, Müller F, Chebib N. Fit and retention of complete denture bases: Part I – Conventional versus CAD-CAM methods: A clinical controlled crossover study. The Journal of Prosthetic Dentistry [Internet]. 2022 Sep 15 [cited 2023 Jan 3]; Available from: https://www.sciencedirect.com/science/article/pii/S0022391322004656
2. Friedman N, Landesman HM, Wexler M. The influences of fear, anxiety, and depression on the patient’s adaptive responses to complete dentures. Part I. J Prosthet Dent. 1987 Dec;58(6):687–9.
3. Srinivasan M, Kalberer N, Naharro M, Marchand L, Lee H, Müller F. CAD-CAM milled dentures: The Geneva protocols for digital dentures. The Journal of Prosthetic Dentistry. 2020 Jan 1;123(1):27–37.
4. Al-Ansari A, Tantawi ME. Patient-reported outcomes and efficiency of complete dentures made with simplified methods: A meta-analysis. Dent Med Probl. 2019 Dec;56(4):411–8.
5. Grande F, Tesini F, Pozzan MC, Zamperoli EM, Carossa M, Catapano S. Comparison of the Accuracy between Denture Bases Produced by Subtractive and Additive Manufacturing Methods: A Pilot Study. Prosthesis. 2022 Mar 28;4(2):151–9.
6. Krochak M. The difficult denture patient. Int J Psychosom. 1991;38(1–4):58–62.
7. Moderno Trattato di protesi Mobile Completa [Glauco – Martina Edizioni] [Internet]. [cited 2023 Jan 3]. Available from: https://www.medicalinformation.it/moderno-trattato-di-protesi-mobile-completa-glauco-martina-edizioni-9788875721183glauco-marino-canton-alessandro-marino-antonino-di-lullo-nicola.html
8. Darvell BW, Clark RKF. The physical mechanisms of complete denture retention. Br Dent J. 2000 Sep;189(5):248–52.
9. Bolouri A, Hilger TC, Gowrylok MD. Boxing impressions. J Prosthet Dent. 1975 Jun;33(6):692–5.
10. Pound E, Murrell GA. An introduction to denture simplification. J Prosthet Dent. 1971 Dec;26(6):570–80.
11. Pound E, Murrell GA. An introduction to denture simplification. Phase II. J Prosthet Dent. 1973 Jun;29(6):598–607.
12. Approccio biologico al trattamento del paziente edentulo [Internet]. [cited 2023 Nov 15]. Available from: https://iris.unito.it/handle/2318/24174
13. Goldstein G, Kapadia Y, Campbell S. Complete Denture Occlusion: Best Evidence Consensus Statement. J Prosthodont. 2021 Apr;30(S1):72–7.
14. Abby A, Kumar R, Shibu J, Chakravarthy R. Comparison of the linear dimensional accuracy of denture bases cured the by conventional method and by the new press technique. Indian J Dent Res. 2011;22(2):200–4.
15. Hwang HJ, Lee SJ, Park EJ, Yoon HI. Assessment of the trueness and tissue surface adaptation of CAD-CAM maxillary denture bases manufactured using digital light processing. J Prosthet Dent. 2019 Jan;121(1):110–7.
16. Goodacre CJ, Goodacre BJ, Baba NZ. Should Digital Complete Dentures Be Part of A Contemporary Prosthodontic Education? J Prosthodont. 2021 May;30(S2):163–9.
Vuoi maggiori informazioni sui prodotti e le soluzioni Dental di Zhermack?
Contattaci


 Zhermack SpA è da oltre 40 anni tra i maggiori produttori e distributori internazionali di alginati, gessi e composti siliconici per il settore dentale, oltre a tutta la gamma di prodotti destinati a diversi settori industriali e al mondo del benessere.
Zhermack SpA è da oltre 40 anni tra i maggiori produttori e distributori internazionali di alginati, gessi e composti siliconici per il settore dentale, oltre a tutta la gamma di prodotti destinati a diversi settori industriali e al mondo del benessere.



