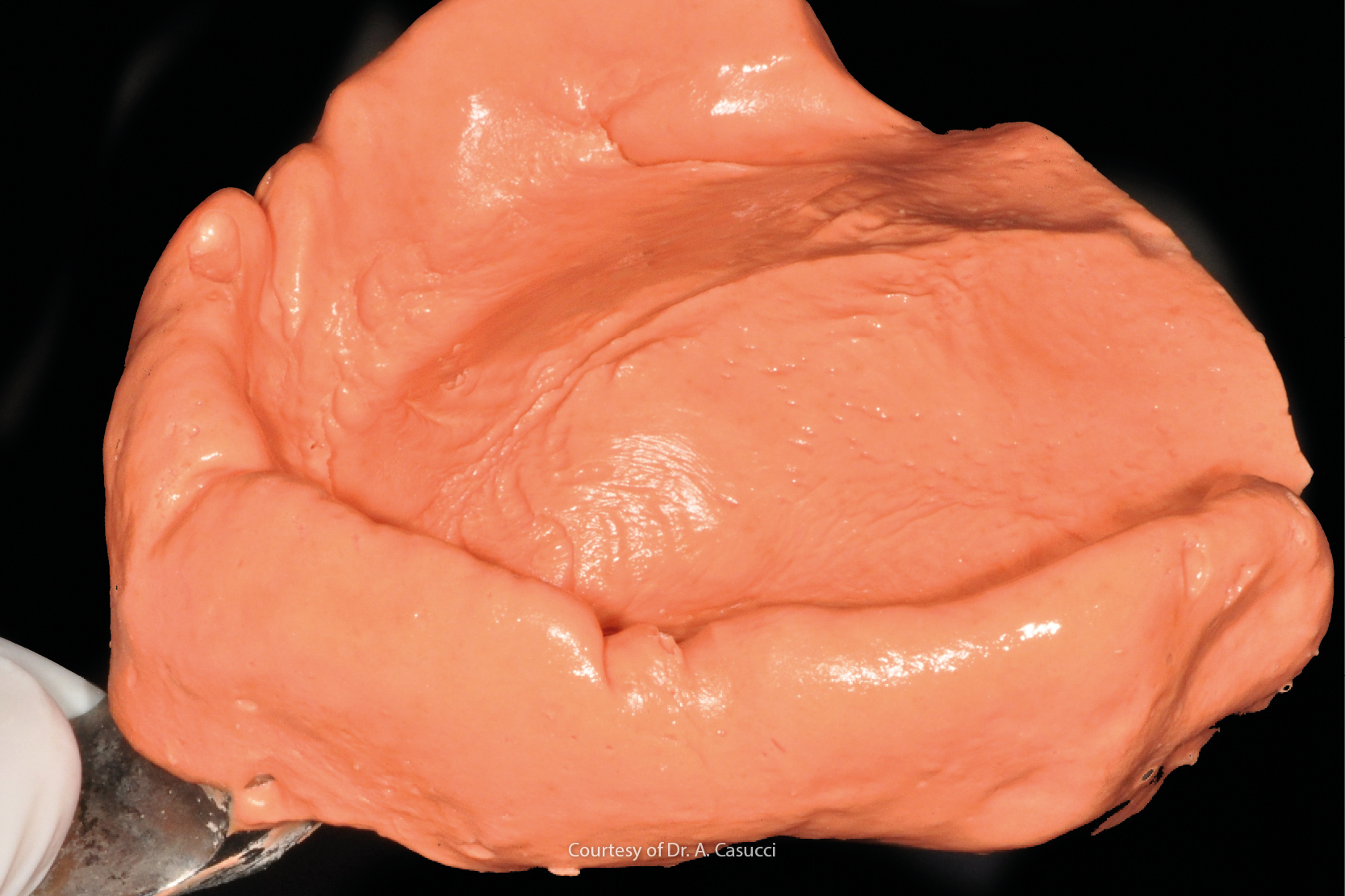
Gli alginati sono i materiali da impronta maggiormente impiegati negli studi odontoiatrici [1]. Sono fondamentali nella pratica clinica quotidiana in tutte le branche dell’odontoiatria che prevedano una comunicazione tra odontoiatra e odontotecnico.
Le impronte in alginato sono estremamente semplici e veloci da rilevare, la miscelazione è rapida e semplice, non necessita di particolari strumenti aggiuntivi, hanno un basso costo e sono ben tollerate dalla maggior parte dei pazienti [1].
Caratteristiche chimico-fisiche dell’alginato
L’alginato, essendo un’idrocolloide irreversibile formato dai sali di sodio e potassio dell’acido alginico, risulta un buon materiale per alcune caratteristiche chimico-fisiche:
- innanzitutto è idrofilo e quindi “sta bene” a contatto con l’acqua e con le mucose orali, spesso umidificate dalla saliva;
- presenta un’ottima compatibilità con il gesso utile per sviluppare i modelli su cui si realizzeranno le protesi;
- ha un setting time nella maggior parte dei casi breve che però può essere anche lungo a seconda del tipo di alginato (es. il Neocolloid prodotto da Zhermack Spa presenta un lungo setting time, ideato apposta per consentire una buona funzionalizzazione dei frenuli necessaria ad evidenziare i limiti della futura protesi mobile/portaimpronta individuale) [2–4].
Gli utilizzi dell’alginato
Nella stragrande maggioranza dei casi viene utilizzato per impronte preliminari/primarie, per provvisori o per modelli di studio anche se, alcuni professionisti, trovano utile il suo impiego come materiale da impronta definitivo in protesi rimovibile [5].
Nella comune clinica quotidiana infatti, sono molti i dentisti ad aver già orientato la loro pratica verso una semplificazione dei processi [6,7]. E sembra che questa semplificazione risulti utile anche e soprattutto nei clinici con meno esperienza; come confermato da uno studio in vivo, l’insegnamento della tecnica abbreviata di realizzazione della protesi totale (con una sola impronta in alginato al posto di due) in una clinica universitaria è risultata in una riduzione del numero di appuntamenti necessari a consegnare le protesi senza un aumento nel numero di aggiustamenti o ritocchi dopo la consegna [6].
La fase di impronta della realizzazione della protesi totale mira a personalizzare la base della protesi stessa al fine di garantire un’area di supporto ottimale e una forma del bordo tale da fornire un sigillo periferico. Solo in questo modo si può raggiungere quella stabilità e ritenzione necessaria a dare una corretta funzione alla protesi [8].
Risulta quindi indispensabile in protesi rimovibile rilevare un’impronta estremamente accurata dei tessuti molli del paziente ma anche una corretta estensione del fornice con i relativi frenuli e del postdam. Spesso questo risulta difficile con un’unica impronta e nonostante vi siano ampie variazioni di preferenze per un particolare materiale o tecnica, la maggior parte delle scuole ritiene che siano necessarie almeno due impronte per ottenere un risultato accettabile [8].
A tal proposito, Hyde et al. nel 2014 ha dimostrato con un RCT su 85 pazienti totalmente edentuli, che le protesi totali realizzate con due serie di impronte (prima alginato e poi silicone) sono state maggiormente preferite (67,9%) dai pazienti rispetto a protesi realizzate con sole impronte in alginato [9]. Tuttavia, entrambe le protesi, anche quelle realizzate a partire da una sola impronta in alginato, sono risultate soddisfacenti per i pazienti. Questo dato è sicuramente influenzato da molteplici fattori, tra i quali il grado di accettazione del paziente, il suo controllo neuromuscolare, ecc. [10,11] ma di certo pone un punto fermo sulla bontà dell’alginato come materiale da impronta in protesi totale.
I motivi per cui l’alginato viene utilizzato in protesi mobile ed è sempre preferito quanto meno per realizzare l’impronta primaria sono legati alla sua idrofilia ma anche alla mucostaticità. Questa consente di ottenere un’impronta sovraestesa tale per cui nel modello in gesso siano ben visibili i frenuli, il post-dam e la profondità del vestibolo. Si tratta di dati anatomici che serviranno all’odontotecnico per segnare i limiti della futura protesi totale o, in caso di doppia impronta, per realizzare un adeguato portaimpronta individuale.
Conclusioni
In tutti i casi risulta difficile comunque contestare il concetto di “Appropriatech” affermato da Owen [15] secondo il quale il dentista dovrebbe usare metodi e materiali il più possibile semplici ed economici per fornire protesi qualitativamente accettabili al maggior numero possibile di pazienti edentuli. È anche però vero che ogni paziente è un caso a sé e c’è grande variabilità tra tutti i pazienti. Perciò, in ultima analisi, risulta necessario considerare cruciale la scelta clinica dei materiali e delle tecniche effettuate dal clinico sulla base del paziente stesso al fine di rendere accettabile e di qualità la protesi mobile totale.
Zhermack presenta un’ampia gamma di alginati che presentano caratteristiche tali per essere usati in pazienti parzialmente e totalmente edentuli per la realizzazione di protesi mobili parziali e totali. In particolare, il Neocolloid è un alginato che possiede un lungo setting time ideato per effettuare un’adeguata impronta delle mucose del paziente edentulo e che, grazie alle sue caratteristiche fisico-chimiche, consente un’ottima riproduzione delle mucose dei mascellari.
Bibliografia
[1] Cervino G, Fiorillo L, Herford AS, Laino L, Troiano G, Amoroso G, et al. Alginate Materials and Dental Impression Technique: A Current State of the Art and Application to Dental Practice. Mar Drugs 2018;17. https://doi.org/10.3390/md17010018.
[2] Murata H, Kawamura M, Hamada T, Chimori H, Nikawa H. Physical properties and compatibility with dental stones of current alginate impression materials. J Oral Rehabil 2004;31:1115–22. https://doi.org/10.1111/j.1365-2842.2004.01343.x.
[3] Dilip A, Gupta R, Geiger Z. Dental Alginate Impressions. StatPearls, Treasure Island (FL): StatPearls Publishing; 2021.
[4] Craig RG. Review of dental impression materials. Adv Dent Res 1988;2:51–64. https://doi.org/10.1177/08959374880020012001.
[5] Punj A, Bompolaki D, Garaicoa J. Dental Impression Materials and Techniques. Dent Clin North Am 2017;61:779–96. https://doi.org/10.1016/j.cden.2017.06.004.
[6] Duncan JP, Taylor TD. Teaching an abbreviated impression technique for complete dentures in an undergraduate dental curriculum. J Prosthet Dent 2001;85:121–5. https://doi.org/10.1067/mpr.2001.113699.
[7] Gauthier G, Williams JE, Zwemer JD. The practice of complete denture prosthodontics by selected dental graduates. J Prosthet Dent 1992;68:308–13. https://doi.org/10.1016/0022-3913(92)90335-8.
[8] Carlsson GE, Örtorp A, Omar R. What is the evidence base for the efficacies of different complete denture impression procedures? A critical review. Journal of Dentistry 2013;41:17–23. https://doi.org/10.1016/j.jdent.2012.11.015.
[9] Hyde TP, Craddock HL, Gray JC, Pavitt SH, Hulme C, Godfrey M, et al. A Randomised Controlled Trial of complete denture impression materials. Journal of Dentistry 2014;42:895–901. https://doi.org/10.1016/j.jdent.2014.02.005.
[10] Ettinger RL. Treatment planning concepts for the ageing patient. Aust Dent J 2015;60 Suppl 1:71–85. https://doi.org/10.1111/adj.12286.
[11] Friedman N, Landesman HM, Wexler M. The influences of fear, anxiety, and depression on the patient’s adaptive responses to complete dentures. Part I. J Prosthet Dent 1987;58:687–9. https://doi.org/10.1016/0022-3913(87)90419-7.
[12] Närhi TO, Ettinger RL, Lam EW. Radiographic findings, ridge resorption, and subjective complaints of complete denture patients. Int J Prosthodont 1997;10:183–9.
[13] Diehl RL, Foerster U, Sposetti VJ, Dolan TA. Factors associated with successful denture therapy. J Prosthodont 1996;5:84–90. https://doi.org/10.1111/j.1532-849x.1996.tb00279.x.
[14] Carlsson GE, Otterland A, Wennström A, Odont D. Patient factors in appreciation of complete dentures. J Prosthet Dent 1967;17:322–8. https://doi.org/10.1016/0022-3913(67)90002-9.
[15] Owen PC. Appropriatech: prosthodontics for the many, not just for the few. Int J Prosthodont 2004;17:261–2.
Vuoi maggiori informazioni sui prodotti e le soluzioni per lo Studio di Zhermack?
Contattaci

 Zhermack SpA è da oltre 40 anni tra i maggiori produttori e distributori internazionali di alginati, gessi e composti siliconici per il settore dentale, oltre a tutta la gamma di prodotti destinati a diversi settori industriali e al mondo del benessere.
Zhermack SpA è da oltre 40 anni tra i maggiori produttori e distributori internazionali di alginati, gessi e composti siliconici per il settore dentale, oltre a tutta la gamma di prodotti destinati a diversi settori industriali e al mondo del benessere.



